HPV-kampanjer inleds i Europa – dags att föräldrar informerar sig!
Världshälsoorganisationens globala strategi för att påskynda spridningen av HPV-vaccin antogs i augusti 2020. WHO:s globala strategi har som mål att 70-90 % av befolkningarna ska vara vaccinerade senast 2030. WHO:s färdplan för Europaregionen, som antogs 2022 i linje med de globala målen, är nu redo att implementeras i hela Europa, både i EU- och EES-länderna. HPV-vaccination erbjuds barn och tonåringar med varierande rekommendationer som definierar åldern för vaccination ner till så unga som nio-åringar.
Olika kampanjer inleds när skolåret börjar, med förfinade metoder som införlivar lärdomar från covid-19-vaccinationen och resultat från flera benchmarking-övningar från hela världen. I det implementeringsverktyg som tagits fram av WHO:s regionkontor för Europa eller i de föreslagna insatserna från WHO föreslås många sätt hur att maximera upptaget bland unga flickor och pojkar genom tekniker som sträcker sig från utbildning och marknadsföring till ”nudge”-taktik och skolbaserade vaccinationskliniker. Vaccinet i fråga är Mercks kassako, Gardasil 9.
HPV-vaccinet sägs förebygga livmoderhals-, vaginal-, vulva- och analcancer samt genitala vårtor. Det finns dock många kontroverser kring produkten. Den här artikeln är avsedd att lyfta fram viktig fakta om detta vaccin som behöver betänkas.
I linje med Världshälsoorganisationens policyer lanserades det tvååriga projektet PROTECT-EUROPE i januari 2023 och samordnas av Europeiska cancerorganisationen inom ramen för EU4Health-programmet 2021-2027.
PROTECT EUROPE är ett projekt för att få fler unga i Europa att vaccinera sig genom att främja könsneutrala HPV-vaccinationsprogram i Europeiska unionens (EU) medlemsländer.
I en rapport som nyligen publicerades av European Cancer Organization föreslås flera sätt att göra just detta.

Flera EU-länder tillämpar redan metoder som listas i rapporten och kampanjer pågår eller förväntas lanseras i höst.
I den 65 sidor långa rapporten diskuteras olika sätt att främja vaccinering, t.ex. utbildning och marknadsföring med hjälp av ”nudge”-teknik, påminnelser om ”tid för ditt vaccin”, incitament (t.ex. presentkort) och skolbaserade vaccinationskliniker.
Vaccinet är Gardasil 9 som är indicerat som ett skydd mot nio olika typer av humant papillomvirus (HPV). Vissa HPV-infektioner är förknippade med vissa typer av cancer, t.ex. livmoderhalscancer, analcancer, peniscancer och orofaryngeal cancer. Detta innebär att de är vanligt förekommande i dessa typer av cancer, men inte nödvändigtvis att de är orsaken till sjukdomen. HPV-infektioner är vanligt förekommande, och ändå är dessa cancerformer mycket sällsynta. Tillverkaren av vaccinet, Merck, marknadsför detta vaccin för 11-45-åringar som ett sätt att förebygga förstadier till cancer och cancer.
Ordet cancer är ett känslomässigt laddat ord som väcker stor rädsla hos de flesta människor, och det är förståeligt. En förälders första tanke kan vara något stil med: ”Om det här vaccinet förebygger cancer, hur kan jag då låta bli att vaccinera mitt barn?”
Det är viktigt att vara fullt informerad innan man rusar in i någon medicinsk intervention. Att känna till fakta minskar vanligtvis rädslan och gör att vi kan ta en paus för att tänka efter och utvärdera situationen på ett sansat sätt.
För att föräldrar ska kunna fatta ett välgrundat beslut om huruvida de ska vaccinera sina 11-12-åriga barn eller inte, måste de ha tillgång till opartiskt och uppdaterat material om följande punkter:
- Vad är humant papillomvirus (HPV)?
HPV är en grupp av mer än 200 besläktade virus, av vilka vissa sprids genom vaginalt, analt eller oralt sex. De flesta HPV-stammar orsakar ingen sjukdom är det lugnande budskap man kan läsa på National Cancer Institutes webbsidor. Vissa av dem är dock mer frekvent förknippade med cancer än andra.
Hur vanligt är det med HPV-infektioner?
På CDC:s webbplats står det att HPV-infektioner är mycket vanliga och att nästan alla kommer att få HPV någon gång under sitt liv.
Innebär en HPV-infektion att ditt barn kommer att utveckla cancer?
Nej, 9 av 10 – 90 % av HPV-infektionerna – går över av sig själva inom två år.
Bland de HPV-infektioner som finns kvar längre kan en mycket liten andel av dessa utvecklas till lesioner och en ännu mindre andel av dessa lesioner kan i sin tur utvecklas till cancer. Detta tar vanligtvis flera år.
Är HPV-infektioner orsaken till livmoderhalscancer, peniscancer och analcancer??
Svaret på denna fråga är inte så enkelt som man skulle kunna tro. Cancer är en multifaktoriell sjukdom med flera genetiska och miljömässiga faktorer inblandade.
Det finns kända miljöriskfaktorer som har kopplats till livmoderhalscancer. En riskfaktor bör dock inte betraktas som en orsak eftersom förekomsten av en riskfaktor inte systematiskt leder till cancer.
I en artikel som publicerats på National Institute for Healths PubMed central förklaras den ”multifaktoriella karaktären hos persistens och onkogenes hos humant papillomvirus”. Vissa typer av HPV förknippas t.ex. med livmoderhalscancer och anses därför vara en av flera riskfaktorer för denna sjukdom. Några av de andra riskfaktorerna för livmoderhalscancer är
- Ett dåligt fungerande immunsystem (antingen på grund av befintlig sjukdom, medicinering eller livsstilsfrågor som dålig kost och höga stressnivåer)
- Andra genitala infektioner, särskilt återkommande, t.ex. herpes.
- Rökning, vilket drastiskt ökar risken för livmoderhalscancer och andra cancerformer.
Sammanfattningsvis har livmoderhalscancer och cancer i allmänhet inte en enda orsak. Det är multifaktoriellt. En HPV-infektion utvecklas inte systematiskt till cancer. Även om HPV i fråga har förknippats med specifika typer av cancer, leder dess närvaro inte nödvändigtvis till cancer. Det utgör en av flera riskfaktorer.
Denna information finns tillgänglig på nationella och internationella webbplatser över hela världen.
Eftersom vissa HPV har satts i samband med livmoderhalscancer, analcancer, peniscancer och orofaryngeal cancer är det viktigt att ta reda på mer om dessa cancerformer. Detta leder oss till en andra uppsättning frågor:
- Vilken är medianåldern för förekomsten av dessa cancerformer?
- Är det cancerformer med hög incidens?
- Är de behandlingsbara?
- Finns det andra sätt att förebygga dessa cancerformer än vaccination?
- Vilken är vaccinets effekt- och säkerhetsprofil?
Med denna information blir det lättare att bedöma risk/nytta-förhållandet för Gardasil 9-vaccinet.
I de flesta europeiska länder finns det webbplatser för cancerforskning och cancerstatistik där man kan hitta landsspecifik statistik.
I Frankrike finns det flera webbplatser: The National Institute for cancer, La Fondation ARC för cancerforskning och InfoCancer – ARCAGY-GINECO, för att nämna några.
När det gäller att främja HPV-vaccinet följer dessa webbplatser de statliga riktlinjerna i sitt land, som i sin tur har påverkats av Europeiska unionens riktlinjer. De tar inte upp den känsliga frågan om för- och nackdelar, risker och fördelar med HPV-vaccinet.
Det skulle vara praktiskt taget omöjligt för dessa organisationer att göra det, ställa frågor eller vara mindre än entusiastiska när regeringen och media intar en så fast hållning i detta ämne. De är skyldiga att följa nationella riktlinjer, oavsett om de är politiska eller medicinska, och främja HPV-vaccination. Att vända sig till dem för en grundlig risk- och nyttoanalys av Gardasil-vaccinet är därför inte meningsfullt.
Dessa webbplatser innehåller dock en hel del data om nationell och internationell cancerstatistik som är mycket användbar för föräldrar som vill lära sig mer om de olika anogenitala cancerformerna.
Siffrorna för cancerincidens varierar något mellan de olika europeiska medlemsländerna. Det europeiska cancerinformationssystemet – ECIS – erbjuder jämförande siffror för alla länder i Europa. Den enklaste tillgången till landsspecifika siffror finns dock troligen på nationella webbplatser.
Följande information är hämtad från den franska webbplatsen InfoCancer.
Fakta om livmoderhalscancer
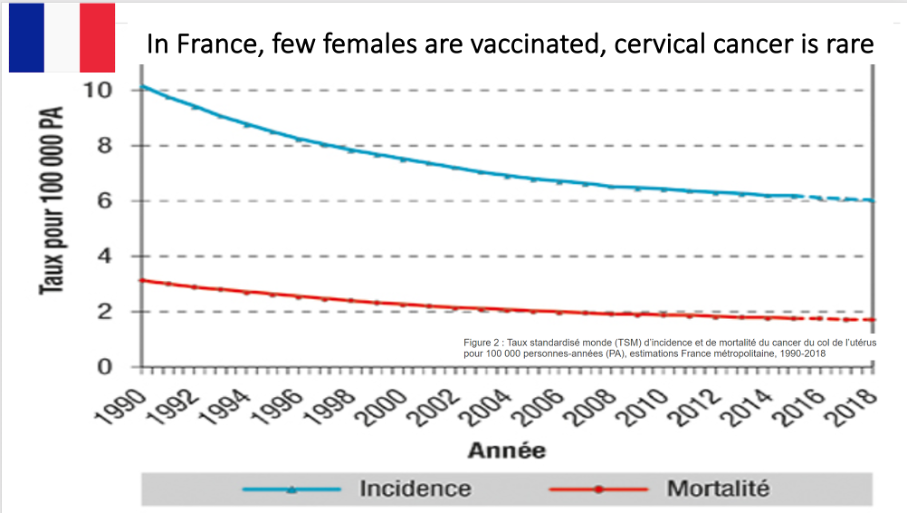
”Den årliga incidensen per 100 000 kvinnor har sjunkit stadigt under de senaste 20 åren. Den har sjunkit från 14,9 år 1980 till 6 år 2018 (-3 % per år), och detta tack vare organiserad screening i vissa regioner, användning av cellprov och sökandet efter genitala infektioner orsakade av HPV.”
”Sjukdomen kan uppträda i alla åldrar, även om medianåldern för insjuknande är 53 år. Den är lätt att upptäcka genom regelbunden screening och kan behandlas.”
Förekomsten av sjukdomen och dödstalen är mycket högre i vissa utvecklingsländer, där screening inte är tillgänglig och levnadsförhållandena är mycket annorlunda. Incidensen kan vara så hög som 55 av 100 000 på vissa platser i världen.
”Risken att utveckla sjukdomen under en kvinnas livstid är mindre än 1 procent i Frankrike och 5 procent i utvecklingsländerna”.
Livmoderhalscancer kan upptäckas och behandlas med en åldersstandardiserad relativ överlevnad på cirka 70 %. För unga kvinnor mellan 14 och 44 år är den så hög som 80 %.
I länder som Finland, som har bra screeningrutiner, är den årliga incidensen så låg som 4 per 100 000 kvinnor.
Fakta om peniscancer
Enligt den franska InfoCancer-webbplatsen är peniscancer också en cancerform med låg incidens, till och med lägre än cervixcancer:
”I Frankrike uppskattas förekomsten av peniscancer till 1 fall per 100 000 män. Den uppträder i allmänhet i 60-årsåldern och når sin topp vid cirka 80 års ålder (medianålder 71 år).”
Fakta om analcancer
”Analcancer är sällsynt, med en standardiserad årlig incidens på 1 per 100 000 personer, vilket motsvarar cirka 2 000 nya fall per år i Frankrike. Två tredjedelar av patienterna är över 65 år.”
Fakta om orofaryngeal cancer
Och låt oss också titta på orofaryngeal cancer, cancer i orofarynx, den mellersta delen av halsen, där en HPV-infektion också kan utvecklas och eventuellt förknippas med cancer i ett senare skede om inte kroppens immunförsvar löser problemet.
På InfoCancers webbplats anges att dessa typer av cancer har en minskande incidens. ”Den standardiserade incidensen är 4,8 för män och 0,8 för kvinnor, vilket ger en kvot män/kvinnor på 6,0. Debutåldern ligger mellan 50 och 74 år, med en genomsnittlig diagnosålder på 71 år. De två viktigaste riskfaktorerna för denna typ av cancer är rökning och alkohol, med en ökad risk på upp till 25 procent för rökare.
På Mercks webbplats anges följande för Gardasil 9: ”Indikationen orofaryngeal cancer och huvud- och halscancer är godkänd enligt ett påskyndat godkännande baserat på effektivitet när det gäller att förebygga HPV-relaterad anogenital sjukdom. Fortsatt godkännande för denna indikation kan vara beroende av verifiering och beskrivning av klinisk nytta i en bekräftande studie.”
Detta innebär att indikationen för Gardasil 9 har utvidgats till att omfatta orofaryngeal cancer, kanske bara tillfälligt, på grund av en antagen effektivitet. Eftersom HPV-vaccinet är indicerat för förebyggande av HPV-relaterad anogenital sjukdom (livmoderhals- och analcancer), antas det att det också kommer att vara effektivt mot orofaryngeal cancer med förekomst av HPV. Detta återstår dock att verifiera i framtida kliniska prövningar.
Vaccinets effektivitet
De cancerformer som förknippas med vissa typer av HPV är, som vi kan se av siffrorna i Frankrike, cancerformer med låg incidens och en genomsnittlig debutålder för vissa av dem så hög som 71 år.
Detta ger upphov till en väsentlig fråga: Hur fastställde Mercks kliniska prövningar effekten av deras vaccin mot cancerformer som kan uppträda 20-30 år eller mer efter vaccinationen? Hur kan Merck hävda att deras vaccin kommer att skydda 12-åriga barn mot cancer ända upp i 50- eller 60-årsåldern, medianåldern för de flesta av dessa cancerformer?
Det verkar oerhört svårt, om inte omöjligt, att verifiera effekten av ett vaccin så långt in i framtiden. De kliniska prövningarna skulle behöva vara extremt långa och de skulle också vara oerhört kostsamma med ett vaccin som släpps ut på marknaden flera år framåt i tiden.
Hur kom Merck runt detta?
Dr Michel de Lorgeril är en fransk läkare och internationell expert på epidemiologi och fysiologi. Han har en examen från europeiska universitet och började arbeta vid det franska nationella centret för vetenskaplig forskning (CNRS) 1990. Hans vetenskapliga och medicinska bakgrund gör honom till specialist på vetenskaplig metodik, särskilt för utvärdering av medicinsk forskning. Han har skrivit ett stort antal böcker som riktar sig både till allmänheten och till läkare, bland annat en serie på nio böcker med titeln ”Vaccins et société” Denna serie syftar till att göra vetenskapliga artiklar och kliniska studier om vacciner mer tillgängliga för den breda allmänheten.
I sin bok ”Les Vaccins contre les cancers – rôle des Papillomavirus” förklarar han att en klinisk studie som pågår under en treårsperiod, som många av Gardasilstudierna, i stort sett är otillräcklig för att mäta Gardasilvaccinets effekt på cancer eller till och med på förstadier till cancer. Kriterierna för jämförelsen mellan den vaccinerade gruppen och placebogruppen är inte cancer – naturligtvis, eftersom livmoderhalscancer kan ta allt från 10 till 20 år eller mer att utveckla och är mycket sällsynt hos unga kvinnor. Jämförelsekriterierna är HPV-infektioner med ett av de virus som vaccinet är inriktat på och förekomsten av genitala lesioner.

Doktor de Lorgeril påminner sina läsare om att genitala lesioner i allmänhet är övergående och självläkande och att endast en mindre andel av dessa lesioner kommer att utvecklas till cancer.
Hans huvudpoäng är att det är omöjligt att mäta vaccinets effekt på HPV-relaterad cancer och till och med på förstadier till cancer under en så kort tidsperiod. Detta är logiskt när vi kommer ihåg att 90 % av HPV-infektionerna går över av sig själva inom två år och att det kan ta ännu längre tid innan genitala lesioner uppträder.
Med detta i åtanke sätts påståendet att Gardasil kommer att skydda ett 12-årigt barn från framtida, hypotetiska cancertyper i ett annat perspektiv.
Visst finns det hopp om att förebygga framtida cancer genom att skydda mot vissa HPV som förknippas med cancer. Detta har dock ännu inte visats kliniskt.
Cancer är inte jämförelsekriteriet i de kliniska studierna. Det kan det helt enkelt inte vara av ovan nämnda skäl:
- Medianåldern för HPV-relaterad cancer – mellan 50 och 80 år.
- Det faktum att livmoderhalscancer är en långsamt växande cancer som tar flera år att utveckla (10-30 år).
- Det finns inget strikt orsakssamband mellan en HPV-infektion och cancer – en HPV-infektion är bara en av flera riskfaktorer. I 90 % av fallen försvinner de av sig själva, och för de återstående 10 % som får genitala lesioner försvinner en stor andel av dessa också av sig själva.
Efter en närmare titt på siffror och fakta har vi faktiskt fått en bättre förståelse för de HPV-relaterade anogenitala cancerformerna, deras frekvens, medianåldern för förekomst och i vilken utsträckning de kan upptäckas och behandlas.
Föräldrar behöver veta att:
- Cancer är en multifaktoriell sjukdom, inklusive HPV-relaterad cancer;
- Cancer har ingen enskild orsak;
- Livmoderhalscancer, analcancer, peniscancer och orofaryngeal cancer) är lågincidenta cancerformer som i stor utsträckning uppträder sent i livet.
- Ett friskt immunförsvar är barnens bästa allierade när det gäller cancer;
- Screening är tillgängligt och uppmuntras i de flesta utvecklade länder för tidig upptäckt;
- Idén om ett ”trollspö” i form av ett vaccin som förhindrar cancer sannolikt är ett alltför förenklat sätt att närma sig ett mångfacetterat problem.
Man kan till och med våga ställa frågan – är inte detta påstående vilseledande för föräldrar och läkare?
Ett annat påstående som ofta framförs i media och av vissa läkare är att vaccinering mot HPV en dag kommer att göra det möjligt för oss att utrota anogenital cancer som förknippas med HPV för de yngre generationerna.
Men när man vaccinerar mot vissa av de mycket talrika HPV-stammarna kan andra stammar potentiellt ”ta deras plats” och i sin tur bli mer frekvent förknippade med cancer. Är planen att fortsätta lägga till nya stammar i framtida vaccin i ett försök att övervinna naturen själv? Var det därför en ny version av Gardasil kom ut 2014?
Det ursprungliga Gardasil godkändes 2006 och omfattade då fyra HPV-stammar. På något sätt behövdes en ny version 2014 med ytterligare fem stammar.
Var står vi efter så många år av vaccinering av unga flickor och kvinnor med något av de tre olika HPV-vaccinen?
- Gardasil,
- Cervarix, den europeiska motsvarigheten till amerikanska Gardasil, som endast täcker två HPV-stammar och som snart kommer att sluta säljas
- Gardasil 9
Är vi närmare att ”utrota” livmoderhalscancer?
För att besvara denna fråga skulle vi behöva jämföra några av de länder som har en hög vaccinationsgrad med de länder som har en lägre vaccinationsgrad.
USA, Australien, Storbritannien, Norge och Sverige är högvaccinerade länder. Frankrike och Tyskland inte lika mycket.
Det är viktigt att notera att en betydande minskning av antalet fall och dödsfall i livmoderhalscancer började på 80- och 90-talen i många länder i Europa tack vare bättre screeningmetoder. Denna minskning började årtionden innan det fanns något vaccin.
Förvånansvärt nog verkar de högvaccinerade länderna inte ha några fördelar jämfört med de mindre vaccinerade länderna. Tyvärr har vissa av dem till och med börjat se en uppgång i antalet fall av livmoderhalscancer efter år av nedgång. Detta är mycket förbryllande och uppriktigt sagt oroande. I nuläget är det inte möjligt att fastställa ett orsakssamband mellan HPV-vaccinationen och dessa oroande ökningar av antalet fall, men ingenting tyder på att HPV-vaccinationen på något sätt har pressat ner antalet fall.
Dessa uppgångar i kraftigt vaccinerade länder gör att det verkar lite malplacerat att ropa ”seger” och hävda att vaccinering i slutändan kommer att göra det möjligt att utrota livmoderhalscancer.
Docteur Gérard Délépine, fransk ortopedkirurg och onkolog, har använt sig av landsspecifik cancerstatistik för att illustrera detta.
USA
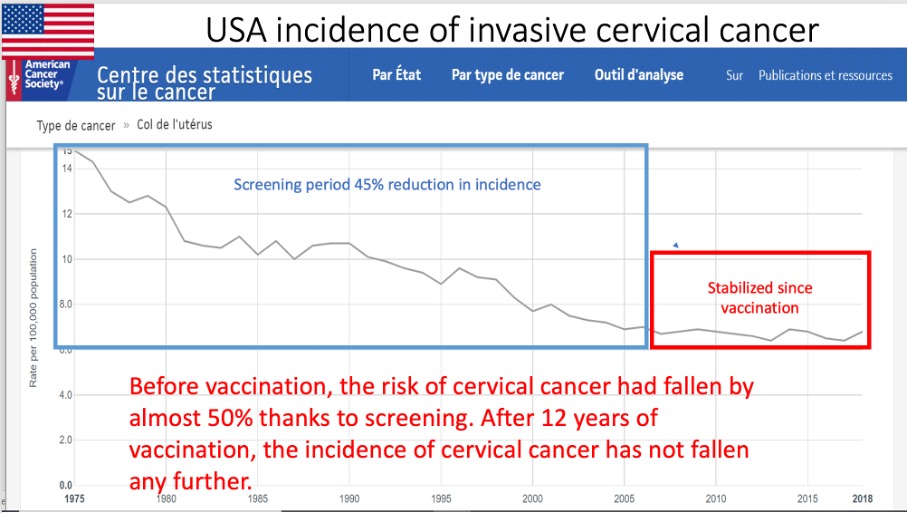
Efter 12 år av vaccination har livmoderhalscancer fallen inte sjunkit ytterligare.
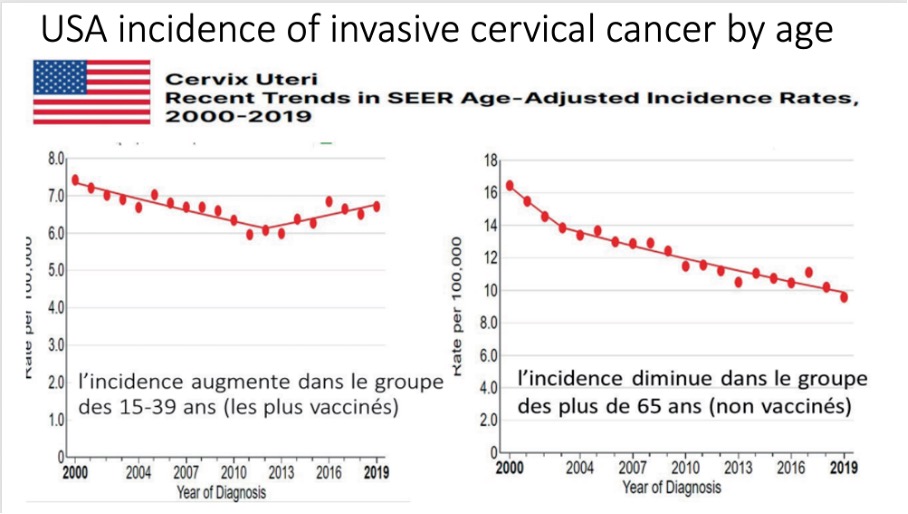
Diagram 2: *Incidensen minskar bland personer över 65 år (de som inte är vaccinerade)
AUSTRALIEN
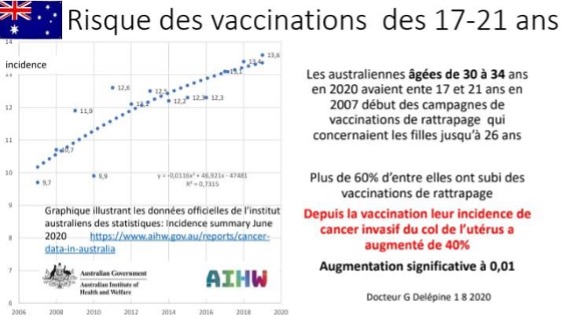
i början av vaccinationskampanjerna 2007 vaccinationskampanjer,
som omfattade flickor upp till 26 års ålder. Över 60 % av dem har
genomgått catch-up-vaccinationer. Sedan vaccinationen har deras
incidens av invasiv livmoderhalscancer ökat med 40 procent.
Signifikant ökning vid 0,01
STORBRITANNIEN
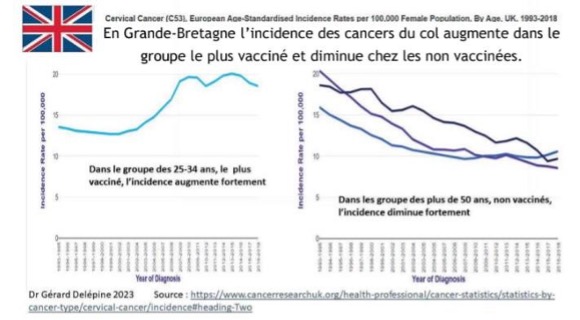
vaccinerade gruppen och minskar i den icke-vaccinerade gruppen.
Diagram 1: I åldersgruppen 25-34 år, som är den mest vaccinerade, ökar incidensen kraftigt
Diagram 2: I den icke-vaccinerade åldersgruppen 50 år minskar incidensen kraftigt
NORGE
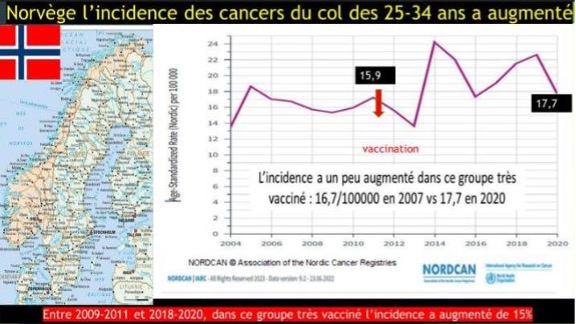
16,7/100000 år 2007 till 17,7/100000 år 2020. Mellan 2009-2011 och
2018-2020 ökade incidensen med 15 % i denna högvaccinerade grupp.
När det gäller de mindre vaccinerade länderna har han valt att titta på två av dem, Tyskland och Frankrike:
TYSKLAND
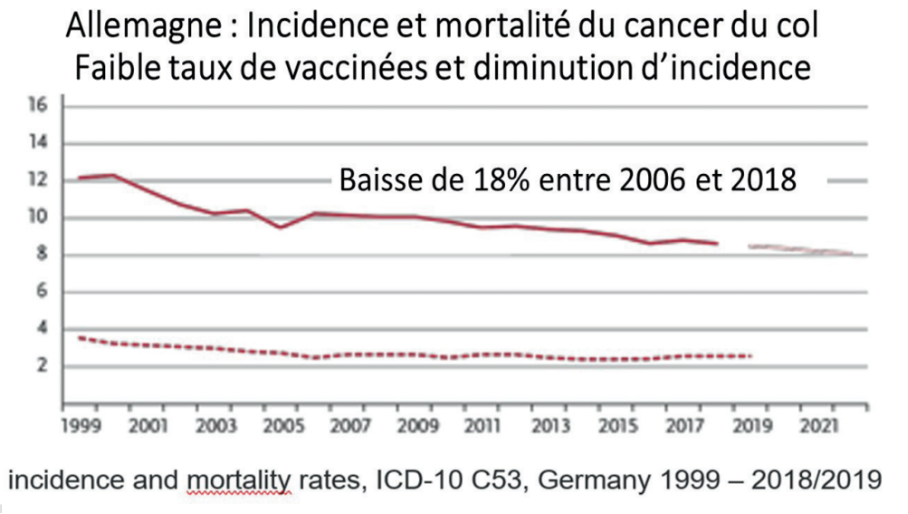
Låg vaccinationsgrad och minskad incidens.
Mellan 2006 och 2018 skedde en minskning med 18 %
FRANKRIKE
Efter att ha fått en bättre förståelse för sjukdomen (HPV och associerade cancerformer) och en närmare titt på de kliniska prövningarna, samt efter att ha rett ut några av de kommersiella ”myterna” kring HPV-vaccinering, återstår en sista, men viktig fråga.
Vilken är Gardasils säkerhetsprofil?
Alla läkemedel kan orsaka biverkningar, och frekvensen och allvarlighetsgraden av dessa biverkningar varierar från person till person. Detta är ett välkänt begrepp inom medicinen.
Ett vaccin ges till en frisk person, inte för att lindra symtom eller behandla en sjukdom, utan i hopp om att förebygga framtida sjukdom.
I fallet med HPV-vaccinet ges det till ungdomar som i sin nuvarande ålder har praktiskt taget noll risk att utveckla eller dö av peniscancer, analcancer eller livmoderhalscancer.
Utan längre kliniska prövningar är det fortfarande omöjligt att fastställa vaccinets effektivitet när det gäller att förebygga cancer.
Med dessa fakta i åtanke, när man ger läkemedel till en frisk tonåring och hävdar att det kommer att hjälpa till att förebygga en hypotetisk cancer som kan ligga 20-30 år eller längre fram i tiden, måste riskprofilen för den produkten vara praktiskt taget noll.
Har HPV-vaccinet denna praktiskt taget felfria säkerhetsprofil?
Merck hävdar att det inte finns något särskilt att rapportera om HPV-vaccinets säkerhet. Farmakovigilansen tyder dock på motsatsen.
Gardasil-vaccinet är ett kontroversiellt vaccin när det gäller säkerhet och har varit det ända sedan det fick ett snabbgodkännande av FDA. Den senaste versionen av vaccinet är den 9 valenta Gardasil 9 som kom ut 2014. Det första Gardasil-vaccinet godkändes dock redan 2006 och omfattade då ett mindre antal HPV-virus.
Tusentals rapporter om biverkningar har kommit in under årens lopp över hela världen och verkar visa på ett rimligt samband mellan HPV-vaccinationer och autoimmuna tillstånd. Det är dock inte lätt att formellt bevisa detta samband eftersom det kan ta flera år att utveckla och diagnostisera ett autoimmunt tillstånd och det kan vara komplicerat att fastställa den direkta kopplingen mellan vaccinet och tillståndet.
Syndrom som misstänks är ortostatiskt posturalt takykardisyndrom, kroniskt trötthetssyndrom, fibromyalgi, migrän eller kronisk huvudvärk och listan kan göras lång.
Gardasil på prov
Medan vaccinationskampanjer lanseras i Europa med påståenden som ”utrotar livmoderhalscancer”, ”skyddar dina barn från cancer” och den välbekanta sloganen ”säker och effektiv”, inleds en multidistriktsrättegång i USA mot Mercks Gardasil som samlat ett stort antal kärandeparter. Kärandena anklagar Merck för bland annat försumlighet och underlåtenhet att varna. Merck kommer att behöva offentliggöra sina fullständiga farmakovigilansdata under dessa rättegångar och målen kommer att prövas i slutet av 2024 eller början av 2025.
Children’s Health Defense (CHD) har rapporterat om dessa fall vid ett flertal tillfällen. Robert F. Kennedy Jr är grundare, ordförande (för närvarande tjänstledig) och chefsjurist för Children’s Health Defense i USA. I följande videoklipp tar han dig med på en världsomspännande resa för att utforska Gardasils säkerhet i olika länder. Utdraget är hämtat från CHD:s video ”Science Day”, där Robert F. Kennedy Jr. går igenom några av problemen med utvecklingen och säkerheten för Gardasil-vaccinet.
Mycket står på spel för Merck eftersom Gardasil är en av deras blockbuster-produkter och blir ännu mer lönsam nu när indikationerna även omfattar pojkar och barn i yngre åldersgrupper. Det faktum att Europa är med på noterna till 100 procent när det gäller att marknadsföra produkten är ytterligare ett gyllene tillfälle till rekordvinster för läkemedelsjätten.
Vissa skulle dock hävda att insatserna är ännu högre för familjerna. Att acceptera en produkt med en oroande säkerhetsprofil för sina barn kan fungera för vissa, men kan få långtgående konsekvenser för andra. Autoimmuna tillstånd är livslånga, med varierande grad av svårighetsgrad. Varje förälder måste individuellt överväga förhållandet mellan risk och nytta för en sådan produkt.
Den information om Gardasil-vaccinet som förmedlas av folkhälsoinstitutioner, både nationellt och internationellt, är mestadels en upprepning av vaccintillverkarens påståenden. Det är inte här man kan hitta en kritisk vetenskaplig analys av befintliga studier och data. Om man tittar på data från säkerhetsövervakningen kan man få viss information om typen av skador, men det finns alltid en risk för underrapportering. Därför är det viktigt att söka oberoende, opartisk information från flera olika källor.
Vad ska man fråga sin läkare?
Intressanta frågor att ställa till din läkare är:
- Känner du till Europeiska läkemedelsmyndighetens utvärderingsrapport om Gardasil 9-vaccinet?
- Vad kan du berätta för mig om de biverkningar som nämns i det dokumentet?
- Finns det ingredienser som jag bör vara orolig för när det gäller allergier?
- Har adjuvansernas toxicitet undersökts i separata kliniska prövningar?
Detta är grundläggande frågor som många läkare inte kan svara på. Men om de rekommenderar en produkt förväntar man sig att de ska kunna svara på djupgående frågor om den. I slutändan är det meningen att de ska hjälpa en förälder att väga riskerna och fördelarna för sitt barn när de använder en medicinsk produkt.
Tack och lov finns det ansvarsfulla läkare. De anstränger sig det där lilla extra för att utöka sin expertis och kommer inte bara att fokusera på de möjliga fördelarna, utan också exponera riskerna, när de föreslår en produkt.
För föräldrar som vill göra egna efterforskningar finns det flera informativa böcker om Gardasil-vaccinet och dess kliniska prövningar, skrivna av oberoende forskare. De är tillgängliga för allmänheten och de diagram och den information som ges är grundligt förklarade och förenklade för föräldrar och läkare. En mycket lättillgänglig bok är doktor De Lorgerils bok ”les Vaccins contre les cancers…”
En annan läsvärd bok är skriven av två franska onkologer, doktor Nicole Délépine och doktor Gérard Délépine. Deras bok ”Gardasil – Faith and Propaganda versus hard evidence” har översatts till engelska och tar specifikt upp Gardasil-vaccinet.
EMA:s utvärderingsrapport om Gardasil 9
Europeiska läkemedelsmyndighetens (EMA) 128-sidiga utvärderingsrapport om Gardasil 9 är också värdefull, men något mer utmanande att läsa. Dokumentet innehåller en enorm mängd information. Uppgifterna om biverkningar under de kliniska prövningarna börjar på sidan 112 och redovisas på de följande sidorna.
Rapporten går igenom biverkningar vid injektionsstället (svullnad, smärta och erytem – mycket vanligt), systemiska biverkningar (ofta huvudvärk, pyrexi och illamående med detta vaccin) och sedan de allvarliga biverkningar som inträffade under de kliniska prövningarna:
- Ulcerös kolit
- Crohns sjukdom
- Multipel skleros
- Sarkoidos
- Intrakraniell venös trombos
- Djup venös trombos
- Synkope
- Ortostatisk hypotension
- Posturalt ortostatiskt takykardisyndrom (POTS)
- Komplex regionalt smärtsyndrom (CRPS)
- Pulmonell vaskulit
- leukemi
”Totalt 23 266 försökspersoner vaccinerades i 7 kliniska prövningar. Totalt 15 776 personer fick minst 1 dos av vaccinet 9vHPV (Gardasil 9) och 7391 personer fick minst 1 dos av vaccinet qHPV (det tidigare Gardasil)…”
”Det inträffade ett antal allvarliga biverkningar (SAE) i det kliniska prövningsprogrammet som anses vara biverkningar av särskilt intresse eller är relaterade till tidigare identifierade säkerhetsproblem: ulcerös kolit, Crohns sjukdom, multipel skleros (2 händelser), sarkoidos, intrakraniell venös trombos, djup venös trombos, synkope (5 händelser) och ortostatisk hypotension. Efter granskning ger dessa inte upphov till några nya säkerhetsproblem. Förekomsten av fall av POTS, CRPS, pulmonell vaskulit och leukemi diskuteras separat nedan.”
Utöver de allvarliga biverkningarna har sju dödsfall inträffat. De nämns, men anses inte vara relaterade till vaccinet utan att ange den exakta orsaken till detta:
”Totalt 5 försökspersoner som fick 9vHPV-vaccin dog under hela studieperioden. Ytterligare två fall har rapporterats efter datainsamlingens avslut i den ursprungliga ansökan. Inget av dödsfallen ansågs vara relaterat till 9vHPV-vaccinet.”
När det gäller den ytterligare diskussionen kring leukemifallen fortsätter rapporten med att nämna fem fall av akut leukemi. Detta antal överstiger ”det förväntade antalet fall”, men det anses inte vara tillräckligt för att implicera ett orsakssamband mellan vaccinet och sjukdomen.
”Fem fall (4 med 9vHPV och 1 med qHPV) av akut leukemi har rapporterats, varav tre hos personer som var yngre än 20 år vid diagnos. Även om det observerade antalet fall av leukemi översteg det förväntade antalet fall, baseras detta på ett fåtal observerade fall i förhållande till en mycket låg bakgrundsrisk för leukemi i denna åldersgrupp. En sådan jämförelse kommer oundvikligen att vara känslig för slumpmässiga förekomster av enstaka fall och anses inte vara tillräcklig för att implicera ett orsakssamband i detta fall.”
Det som verkar ganska slående i rapporten är ”svårigheten” att fastställa ett orsakssamband mellan en biverkning och vaccinet. En biverkning är i de flesta fall ”orelaterad”, ”otillräcklig” eller ”ger inte anledning till oro”. Hellre fria än fälla är med fokus på vaccinet och inte på den framtida patienten.
Tvärtom är det inte alls ”svårt” att dra slutsatser om vaccinets effekt. På detta område finns det mycket goodwill och optimism, även när det saknas bindande bevis.
”Med tanke på att det inte är möjligt att undersöka effekten hos pojkar eller flickor i åldern 9-15 år på grund av bristande sexuell erfarenhet, var den överenskomna strategin för att visa vaccinets effekt att generera effektdata hos 16-26 år gamla kvinnor och att extrapolera dessa data till yngre personer baserat på immunogenicitetsdata (bridging). Detta tillvägagångssätt har redan visat sig vara värdefullt för tidigare godkända HPV-vacciner.”
”Således kan slutsatsen dras att 9vHPV med stor sannolikhet kommer att skydda flickor i åldern 9-15 år mot de 9 HPV-typer som ingår i vaccinet och även skydda pojkar i åldern 9-15 år mot relevanta endpoints.”
Vaccineffektivitet är ”mycket sannolik” och data från en annan åldersgrupp kan ”extrapoleras” till en yngre åldersgrupp. Vad de kallar ”serologisk överbryggning till effektpopulationen” har accepterats som ett surrogat för påvisande av skydd i en annan målpopulation.
I rapporten anges dock tydligt att varaktigheten av det vaccininducerade skyddet är osäker:
”Hittills har persistens av antikroppssvar som inducerats av 9vHPV-vaccin visats i upp till 3,5 år hos kvinnor i åldern 16-26 år (studie 001), med avtagande immunitet noterad för varje vaccintyp. Hos personer i åldern 9-15 år finns immunogenicitetsuppföljning tillgänglig i upp till 3 år efter vaccination med liknande resultat. När det gäller det kliniska programmet har varken effekt eller immunogenicitet för Gardasil 9 utvärderats hos kvinnor äldre än 26 år”.
Detta bekräftar doktor De Lorgerils uttalanden från hans bok. De kliniska prövningarna varar inte längre än 3 år, och detta gör dem ofullständiga när det gäller att påvisa skydd mot cancer och förstadier till cancer. Det är också okänt hur länge immuniteten kommer att bestå eftersom avtagande immunitet noterades under försöken. Låt oss också komma ihåg att den största delen av cancerformerna i fråga har en medianålder för förekomst närmare 60 eller 70 år, och att livmoderhalscancer är en mycket sällsynt förekomst före 26 års ålder.
Rapporten tillägger:
Kommittén för humanläkemedel (CHMP) ”anser därför att följande åtgärder är nödvändiga för att ytterligare bekräfta effekten av Gardasil 9:
– Långtidsuppföljningsstudier för att övervaka 9vHPV-vaccinets långsiktiga effektivitet och immunogenicitet och för att få information om effektens varaktighet hos kvinnor och ungdomar i åldern 9-26 år.
– En immunogenicitets- och säkerhetsstudie efter marknadsföring av 9vHPV-vaccinet på kvinnor i åldern 27-45 år.”
Kommittén för humanläkemedel (CHMP) ber Merck att göra ytterligare studier för att bekräfta effekten av deras produkt. Det är ett pågående arbete. Den nuvarande kunskapen om produkten kan komma att utvecklas under de kommande åren.
Det är också värt att notera att Gardasil 9 inte har genomgått vare sig genotoxicitets- eller carcinogenicitetsstudier. Genotoxicitetsstudier behövs för att veta om läkemedlet kan leda till skador eller mutationer i det mänskliga DNA:t och carcinogenicitetsstudier om läkemedlet kan framkalla eller förvärra cancer.
I EMA:s granskningsrapport bekräftas att Gardasils genotoxicitet och carcinogenicitet inte har utvärderats. Detta kan vara oroande för en förälder som överväger HPV-vaccination. När man vaccinerar sitt barn i hopp om att förebygga framtida cancer vill man naturligtvis vara säker på att produkten i fråga inte kommer att framkalla cancer. Detta verkar vara väsentlig information när man överväger en produkts säkerhet.
Som med de flesta läkemedel krävs övervakning och långsiktiga studier efter marknadsintroduktionen. Vetenskap är alltid ett kunskapskontinuum och kräver tid och erfarenhet för att man skall kunna dra slutsatser. Det faktum att en produkt släpps ut på marknaden betyder inte att allt är känt om den. När det gäller Gardasil 9 kvarstår många frågor, vetenskapen är inte klar. EMA:s utvärderingsrapport bekräftar detta. Tyvärr betonas inte denna punkt när kampanjer för att öka vaccinintaget lanseras.
En reklamkampanj är bara en stillbild i tiden, som representerar en liten del av en mycket mer komplex verklighet. Den kommer alltid att lyfta fram möjliga fördelar, utan att uppehålla sig vid riskerna. Detta är bara att förvänta sig när man tänker på de enorma ekonomiska intressen som finns bakom sådana kampanjer. Detta är viktigt att hålla i minnet.
TA DIG TID
Ta dig tid att göra egna efterforskningar om de medicinska produkter som du planerar att använda.
- Hur allvarlig är sjukdomen? Hur ofta förekommer den?
- Går den att behandla om den upptäcks i tid?
- Är behandlingen nödvändig eller finns det andra alternativ?
- Är det en säker och effektiv produkt? Har den en bra meritlista? Vilka är dess biverkningar?
Läs bipacksedeln noggrant och besök ditt lands webbplats för biverkningsrapportering eller Eudravigilance för europeiska siffror.
Titta på ingrediensförteckningen och se till att du förstår vilken verkan de kommer att ha i kroppen.
Precis som du kan läsa kundrecensioner och teknisk information när du köper en ny bil för att göra rätt val för dig, kan ett liknande tillvägagångssätt vara till nytta när du funderar på läkemedel som du eller dina barn överväger. Ingen skulle bli förvånad om du läste ingrediensförteckningen på den mat du köper eller det schampo du använder. Varför skulle vi vara mindre försiktiga med de läkemedel och vaccin vi stoppar i oss eller våra barns kroppar?
Ha aldrig bråttom när du fattar hälsobeslut för dig själv och din familj.
Titta på vårt HPV-vaccin Exposé här för att få mer information.
För dem som vill fördjupa sig i berättelserna från dem som skyndade sig att få Gardasil-vaccinet och som sedan upplevde allvarliga, livsförändrande biverkningar av det, finns dessa böcker tillgängliga på engelska:
Det är också möjligt att läsa berättelserna från några av de många målsägande i den pågående multidistriktsrättegången mot Merck här. Children’s Health Defense (The Defender) har under flera år publicerat artiklar som berättar deras historier för allmänheten. Många av dem finns på flera språk:
Sahara Walker Michael Colbath, Kayla Carrillo, Korrine Herlth, Savannah Flores, Abigail Stratton, Zachariah Otto, Julia Balasco, Emma Sullivan, Merrick Brunker, Victoria Trevisan, Catherine Boss, Kaley Stockton, Caroline Cantera samt Christina Tarsell (dog 18 dagar efter sin tredje Gardasil-spruta) och Noah Tate Foley (dog efter att ha utvecklat ett flertal hälsoproblem efter sin första Gardasil-spruta).
Suggest a correction