Campanhas de vacinação contra o HPV anunciadas na Europa – Chegou a altura de os pais se informarem!
A estratégia global da Organização Mundial de Saúde para acelerar a adoção da vacinação contra o HPV foi adoptada em agosto de 2020. A estratégia global da OMS tem como meta uma taxa de adesão à vacina de 70-90% até 2030. O Roteiro da Região Europeia da OMS acordado em 2022 está alinhado com os objectivos globais e está agora pronto para ser implementado em toda a Europa, tanto nos países da UE como do EEE. A vacinação contra o HPV está a ser proposta a crianças e adolescentes, com recomendações variadas que definem a idade de vacinação a partir dos nove anos.
Diversas campanhas estão a começar com o início do ano letivo, com métodos melhorados que incorporam o domínio da campanha de vacinação contra a COVID-19 e os resultados de vários exercícios de avaliação comparativa em todo o mundo. A Ferramenta de Implementação desenvolvida pelo Gabinete Regional da OMS para a Europa ou as intervenções propostas pela OMS sugerem várias formas de maximizar a adesão entre as raparigas e os rapazes através de técnicas que vão desde as tácticas educativas e promocionais de “empurrão” até às clínicas de vacinação nas escolas. A vacina em causa é a vaca leiteira da Merck, Gardasil 9.
Diz-se que a vacina contra o HPV previne o cancro do colo do útero, vaginal, vulvar e anal, bem como as verrugas genitais. No entanto, existe muita controvérsia em torno deste produto. O artigo aqui apresentado tem como objetivo realçar os factos cruciais sobre esta vacina.
Em conformidade com as políticas da Organização Mundial de Saúde, o projeto de dois anos, PROTECT-EUROPE, foi lançado em janeiro de 2023 e é coordenado pela Organização Europeia do Cancro no âmbito do programa EU4Health 2021-2027.
O PROTECT EUROPE é um projeto que visa vacinar mais jovens na Europa, promovendo programas de vacinação contra o HPV neutros em termos de género nos Estados-Membros da União Europeia (UE).
Um relatório recente publicado pela Organização Europeia do Cancro sugere várias formas de o fazer.

Vários Estados-Membros da UE já estão a aplicar os métodos enumerados neste relatório e as campanhas estão em curso ou deverão ser lançadas este outono.
O relatório de 65 páginas analisa várias formas de promover a adoção da vacina, tais como técnicas educativas e promocionais de “empurrão”, lembretes de “hora da a sua vacina”, incentivos (por exemplo, vales de oferta) e clínicas de vacinação nas escolas.
A vacina é a Gardasil 9, indicada como proteção contra nove tipos diferentes de vírus do papiloma humano (HPV). Algumas infecções por HPV estão associadas a certos tipos de cancro, como o cancro do colo do útero, anal, do pénis e da orofaringe. Isto significa que a sua presença é frequente nesses tipos de cancro, mas não necessariamente que sejam a causa da doença. Embora as infecções por HPV sejam prevalecentes, estes cancros são muito raros. O fabricante da vacina, a Merck, comercializa esta vacina para jovens entre os 11 e os 45 anos como forma de prevenir lesões pré-cancerosas e cancros.
A palavra cancro é uma palavra com uma carga emocional que provoca muito medo na maioria das pessoas, o que é compreensível. O primeiro pensamento de um pai pode ser algo do género: “Se esta vacina previne o cancro, como posso não vacinar o meu filho?”
É importante estar totalmente informado antes de se precipitar numa intervenção médica. Conhecer os factos geralmente diminui o medo e permite-nos parar para pensar e avaliar a situação de uma forma razoável.
Para que os pais possam tomar uma decisão informada sobre a vacinação ou não dos seus pré-adolescentes de 11-12 anos, precisam de ter acesso a material não tendencioso e atualizado sobre os seguintes pontos:
- O que é o vírus do papiloma humano (HPV)?
O HPV é um grupo de mais de 200 vírus relacionados, alguns dos quais se propagam através do sexo vaginal, anal ou oral. A maioria das estirpes de HPV não causa qualquer doença, é a mensagem tranquilizadora que se pode ler nas páginas Web do Instituto Nacional do Cancro. No entanto, algumas delas são mais frequentemente encontradas em associação com o cancro do que outras.
Qual é a frequência das infecções por HPV?
No sítio Web do CDC afirma-se que as infecções por HPV são muito comuns e que quase todas as pessoas irão contrair HPV em algum momento das suas vidas.
Contrair uma infeção por HPV significa que o seu filho irá desenvolver cancro?
Não, 9 em cada 10 – 90% das infecções por HPV – desaparecem por si próprias no prazo de dois anos.
Entre as infecções por HPV que se prolongam por mais tempo, uma percentagem muito pequena pode evoluir para lesões e uma percentagem ainda mais pequena dessas lesões pode, por sua vez, evoluir para cancro. Normalmente, isto demora vários anos.
As infecções por HPV são a causa dos cancros do colo do útero, do pénis e do canal anal??
A resposta a esta pergunta não é tão simples como seria de esperar. O cancro é uma doença multifatorial com vários factores genéticos e ambientais envolvidos.
Existem factores de risco ambientais conhecidos que foram associados ao cancro do colo do útero. No entanto, um fator de risco não deve ser considerado uma causa porque a presença de um fator de risco não conduz sistematicamente ao cancro.
Um artigo publicado no PubMed central do National Institute for Health explica a “natureza multifatorial da persistência e oncogénese do papilomavírus humano”. Alguns tipos de HPV estão associados, por exemplo, ao cancro do colo do útero e são, por isso, considerados como um dos vários factores de risco para essa doença. Alguns dos outros factores de risco do cancro do colo do útero são
- Um sistema imunitário que funcione mal (devido a uma doença existente, a medicação ou a questões relacionadas com o estilo de vida, como uma má alimentação e níveis elevados de stress)
- Outras infecções genitais, especialmente quando recorrentes, como o herpes.
- Fumar, que aumenta drasticamente o risco de cancro do colo do útero e de outros cancros.
Para concluir, o cancro do colo do útero e o cancro em geral não têm uma única causa. É multifatorial. Uma infeção por HPV não evolui sistematicamente para cancro. Mesmo que o HPV em questão tenha sido associado a tipos específicos de cancro, a sua presença não conduz necessariamente ao cancro. Constitui um de vários factores de risco.
Estas informações estão disponíveis em sítios Web nacionais e internacionais de todo o mundo.
Uma vez que alguns HPV foram associados a cancros do colo do útero, anais, do pénis e da orofaringe, é importante saber mais sobre estes cancros. Isto leva-nos a um segundo conjunto de questões:
- Qual é a idade média de ocorrência destes cancros?
- São cancros de alta incidência?
- São tratáveis?
- Existem outras formas de prevenir estes cancros para além da vacinação?
- Qual é o perfil de eficácia e segurança da vacina?
Com estas informações em mãos, torna-se mais fácil considerar a relação risco-benefício da vacina Gardasil 9.
Na maioria dos países europeus, existem sítios Web dedicados à investigação e às estatísticas sobre o cancro, onde se podem encontrar estatísticas específicas por país.
Em França, existem vários sítios Web: Instituto Nacional do Cancro, La Fondation ARC para a investigação sobre o cancro e InfoCancer – ARCAGY-GINECO, para citar alguns.
No que diz respeito à promoção da vacina contra o HPV, estes sítios seguem as orientações governamentais do seu país, que, por sua vez, foram influenciadas pelas orientações da União Europeia. Não abordam o tema espinhoso dos prós e contras, riscos e benefícios associados à vacina contra o HPV.
Seria praticamente impossível para estas organizações fazê-lo, colocar questões ou mostrar-se pouco entusiasmadas quando o governo e os meios de comunicação assumem uma posição tão firme sobre este tema. São obrigadas a seguir as directrizes nacionais, sejam elas políticas ou médicas, e a promover a vacinação contra o HPV. Por conseguinte, é inútil recorrer a eles para obter uma análise exaustiva dos riscos e benefícios da vacina Gardasil.
No entanto, estes sítios Web contêm muitos dados sobre estatísticas nacionais e internacionais relativas ao cancro, o que é muito útil para os pais aprenderem mais sobre os diferentes cancros anogenitais.
Os números relativos à incidência do cancro variam ligeiramente entre os diferentes Estados Membros europeus. O Sistema Europeu de Informação sobre o Cancro – ECIS – apresenta números comparativos para todos os países da Europa. No entanto, o acesso mais fácil aos números específicos de cada país é provavelmente nos sítios Web nacionais.
As informações que se seguem foram retiradas do sítio Web francês InfoCancer.
Factos sobre o cancro do colo do útero
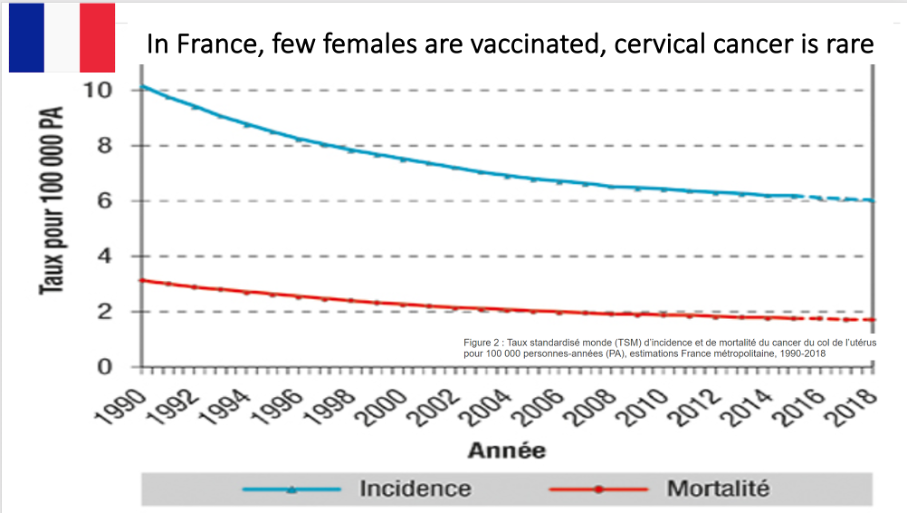
“A sua incidência anual por 100 000 mulheres tem vindo a diminuir regularmente nos últimos 20 anos. Passou de 14,9 em 1980 para 6 em 2018 (-3% por ano), graças ao rastreio organizado em certas regiões, à prática do Papanicolau e à pesquisa de infecções genitais por HPV.”
“A doença pode ocorrer em qualquer idade, embora a idade média de início seja 53 anos. É facilmente detectada através de rastreios regulares e é tratável”.
As taxas de incidência e de mortalidade da doença são muito mais elevadas em alguns países em desenvolvimento, onde o rastreio não está disponível e as condições de vida são muito diferentes. A incidência pode atingir 55 em cada 100 000 em certos locais do mundo.
“O risco de desenvolver a doença durante a vida de uma mulher é inferior a 1% em França e 5% nos países em desenvolvimento”.
O cancro do colo do útero é detetável e tratável, com uma taxa de sobrevivência relativa padronizada por idade de cerca de 70%. Para as mulheres jovens entre os 14 e os 44 anos, a taxa de sobrevivência relativa é de 80%.
Em países como a Finlândia, que têm boas práticas de rastreio, a taxa de incidência anual é tão baixa como 4 por 100 000 mulheres.
Factos sobre o cancro do pénis
De acordo com o sítio Web francês InfoCancer, os cancros do pénis são também cancros de baixa incidência, ainda mais baixos do que o cancro do colo do útero:
“Em França, a incidência do cancro do pénis está estimada em 1 caso por cada 100 000 homens. Ocorre geralmente aos 60 anos de idade, atingindo o seu pico por volta dos 80 anos (idade média 71 anos).”
Factos sobre os cancros anais
“Os cancros anais são raros, com uma incidência anual padronizada de 1 por 100.000 pessoas, o que representa cerca de 2.000 novos casos por ano em França. Dois terços dos doentes têm mais de 65 anos.”
Factos sobre os cancros da orofaringe
E vejamos também os cancros orofaríngeos, os cancros da orofaringe, a parte média da garganta, onde uma infeção por HPV também se pode desenvolver e possivelmente estar associada ao cancro numa fase posterior, se não for resolvida pelo sistema imunitário do corpo.
No site InfoCancer, estes tipos de cancro são de incidência decrescente. “As taxas de incidência padronizadas são de 4,8 para os homens e de 0,8 para as mulheres, o que dá um rácio homem/mulher de 6,0. A idade de aparecimento situa-se entre os 50 e os 74 anos, com uma idade média de diagnóstico de 71 anos. Os dois principais factores de risco envolvidos neste tipo de cancros são o tabaco e o álcool, com um risco acrescido de até 25% para os fumadores.”
No sítio Web da Merck, é especificado para o Gardasil 9 que “A indicação para o cancro da orofaringe e da cabeça e pescoço é autorizada sob aprovação acelerada com base na eficácia na prevenção de doenças anogenitais relacionadas com o HPV. A continuação da aprovação para esta indicação pode estar dependente da verificação e descrição do benefício clínico num ensaio de confirmação.”
Isto significa que a indicação da Gardasil 9 foi alargada para incluir os cancros da orofaringe, talvez apenas temporariamente, devido a uma suposta eficácia. Uma vez que a vacina contra o HPV está indicada para a prevenção de doenças anogenitais relacionadas com o HPV (cancros do colo do útero e anais), presume-se que também será eficaz contra os cancros da orofaringe com a presença do HPV. No entanto, este facto tem de ser verificado em futuros ensaios clínicos.
Eficácia da vacina
Os cancros associados a certos tipos de HPV, como podemos ver pelos números em França, são cancros de baixa incidência, com uma idade média de aparecimento para alguns deles de 71 anos.
Este facto coloca uma questão essencial: Como é que os ensaios clínicos da Merck determinaram a eficácia da sua vacina para cancros que podem surgir 20 a 30 anos ou mais após a vacinação? Como pode a Merck afirmar que a sua vacina protegerá as crianças de 12 anos contra o cancro até aos 50 ou 60 anos, a idade média da maioria destes cancros?
Parece extremamente difícil, se não impossível, verificar a eficácia de uma vacina num futuro tão longínquo. A duração dos ensaios clínicos teria de ser extremamente longa e seria também incrivelmente dispendiosa com uma vacina colocada no mercado daqui a vários anos.
Como é que a Merck conseguiu contornar esta situação?
O Dr. Michel de Lorgeril é um médico francês e especialista internacional em epidemiologia e fisiologia. Licenciado em universidades europeias, entrou para o Centro Nacional de Investigação Científica (CNRS) francês em 1990. A sua formação científica e médica torna-o um especialista em metodologia científica, nomeadamente na avaliação da investigação médica. Escreveu numerosos livros destinados ao grande público e aos profissionais de medicina, incluindo uma série de nove livros intitulada “Vaccins et société“. Esta série tem como objetivo tornar os trabalhos científicos e os estudos clínicos sobre vacinas mais acessíveis à população em geral.
No seu livro “Les Vaccins contre les cancers – rôle des Papillomavirus“, explica que um estudo clínico que decorre durante um período de três anos, como muitos dos estudos da Gardasil, é largamente insuficiente para medir o efeito da vacina Gardasil no cancro ou mesmo nas lesões pré-cancerosas. O critério de comparação entre o grupo vacinado e o grupo placebo não é o cancro – naturalmente, uma vez que o cancro do colo do útero pode demorar de 10 a 20 anos ou mais a desenvolver-se e é muito raro em mulheres jovens. Os critérios de comparação são as infecções por HPV por um dos vírus contra os quais a vacina se destina e a presença de lesões genitais.

O Dr. de Lorgeril recorda aos seus leitores que as lesões genitais são geralmente transitórias e auto-resolúveis e que apenas uma pequena percentagem destas lesões evoluirá para cancro.
O seu principal argumento é a impossibilidade de medir o efeito da vacina nos cancros relacionados com o HPV e mesmo nas lesões pré-cancerosas num período de tempo tão curto. Isto faz sentido quando nos lembramos que 90% das infecções por HPV se resolvem por si próprias no prazo de dois anos e que pode levar ainda mais tempo para que as lesões genitais apareçam.
Com isto em mente, a afirmação de que a Gardasil protegerá uma criança de 12 anos de futuros e hipotéticos cancros é relativizada.
É certo que existe a esperança de prevenir futuros cancros, protegendo contra certos HPVs associados ao cancro. No entanto, este facto ainda não foi demonstrado clinicamente.
O cancro não é o critério de comparação nos estudos clínicos. Simplesmente não pode ser, pelas razões acima mencionadas:
- A idade média para os cancros relacionados com o HPV – entre 50 e 80 anos.
- O cancro do colo do útero é um cancro de crescimento lento que demora 10 a 30 anos a desenvolver-se.
- Não existe uma causalidade estrita entre uma infeção por HPV e o cancro – uma infeção por HPV é apenas um de vários factores de risco. Em 90% dos casos, as lesões são auto-resolvidas e, nos restantes 10%, se aparecerem lesões genitais, uma grande percentagem destas também se resolve por si só.
Depois de uma análise mais aprofundada dos números e dos factos, temos finalmente uma melhor compreensão dos cancros anogenitais relacionados com o HPV, da sua frequência, da sua idade média de ocorrência e até que ponto são detectáveis e tratáveis.
Os pais precisam de saber que:
- O cancro é uma doença multifatorial, incluindo os cancros relacionados com o HPV;
- O cancro não tem uma causa única;
- Os cancros do colo do útero, anal, peniano e orofaríngeo são cancros de baixa incidência que surgem geralmente numa fase tardia da vida;
- Um sistema imunitário saudável é o melhor aliado dos seus filhos no que diz respeito ao cancro;
- O rastreio está disponível e é encorajado na maioria dos países desenvolvidos para a deteção precoce;
- A ideia de uma “varinha mágica” sob a forma de uma vacina para prevenir o cancro é uma forma demasiado simplificada de abordar um problema multifacetado.
Poder-se-ia mesmo ousar perguntar: não será esta alegação de prevenção do cancro enganosa para pais e médicos?
Outra afirmação frequentemente avançada pelos meios de comunicação e por alguns médicos é a de que a vacinação contra o HPV nos permitirá um dia erradicar os cancros anogenitais associados ao HPV para as gerações mais jovens.
No entanto, quando se vacina contra algumas das numerosas estirpes de HPV, outras estirpes podem potencialmente “tomar o seu lugar” e, por sua vez, tornar-se mais frequentemente associadas ao cancro. Será que o plano é continuar a acrescentar novas estirpes às futuras vacinas, numa tentativa de ultrapassar a própria natureza? Será por isso que foi lançada uma nova versão da Gardasil em 2014?
A Gardasil original foi aprovada em 2006 e, na altura, cobria quatro estirpes de HPV. De alguma forma, foi necessária uma versão actualizada em 2014 com cinco estirpes adicionais.
Qual é o ponto da situação depois de tantos anos a vacinar raparigas e mulheres jovens com uma das três vacinas diferentes contra o HPV?
- Gardasil,
- Cervarix, a equivalente europeia da Gardasil americana, que cobre apenas duas estirpes de HPV e que em breve será descontinuada
- Gardasil 9
Estamos mais perto de “erradicar” o cancro do colo do útero?
Para responder a esta pergunta, teríamos de comparar alguns dos países altamente vacinados com os países que registam uma menor taxa de vacinação.
Os Estados Unidos, a Austrália, a Grã-Bretanha, a Noruega e a Suécia são países altamente vacinados. A França e a Alemanha nem por isso.
É importante notar que, em muitos países europeus, a diminuição substancial dos casos de cancro do colo do útero e das mortes começou nos anos 80 e 90, graças a melhores práticas de rastreio. Esta queda começou décadas antes de existir qualquer vacina.
Surpreendentemente, os países altamente vacinados não parecem ter qualquer vantagem sobre os países menos vacinados. Infelizmente, alguns deles começaram mesmo a registar um aumento do número de casos de cancro do colo do útero após anos de declínio. Este facto é muito intrigante e, francamente, preocupante. Neste momento, não é possível estabelecer uma relação causal entre a vacinação contra o HPV e estes aumentos preocupantes de casos, no entanto, nada parece sugerir que a vacinação contra o HPV tenha reduzido os números de alguma forma.
Estes aumentos em países fortemente vacinados contradizem quaisquer possíveis alegações de que a vacinação poderia erradicar o cancro do colo do útero.
O Dr. Gérard Délépine, cirurgião ortopédico e oncologista francês, utilizou estatísticas sobre o cancro específicas de cada país para ilustrar este ponto.
EUA
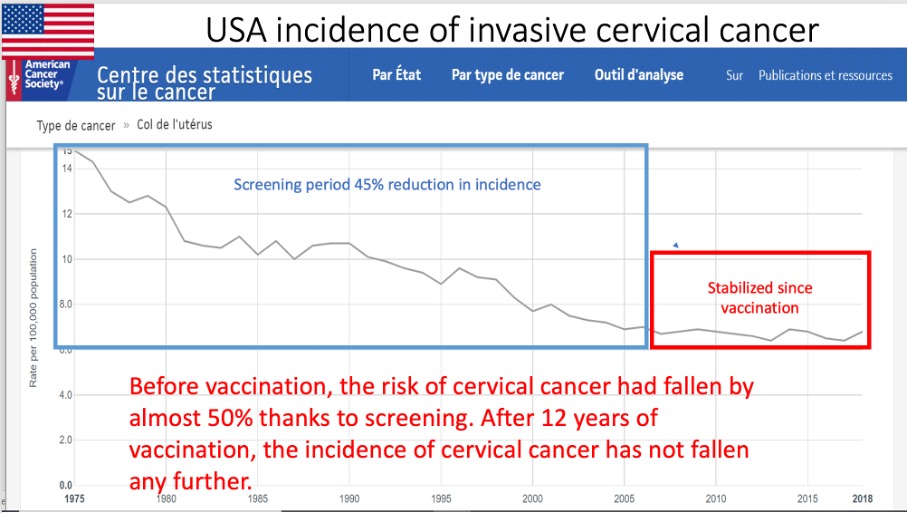
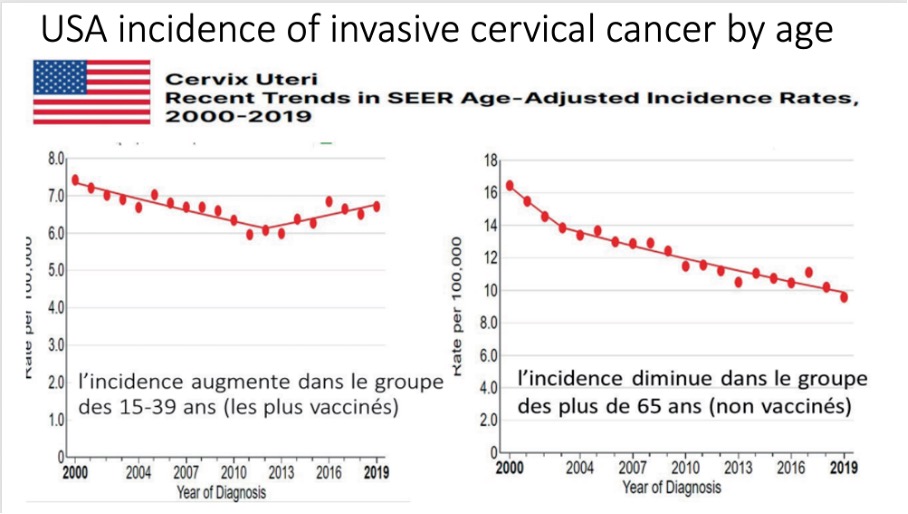
Gráfico 1: *A incidência aumenta no grupo etário 15-39 anos (o mais vacinado)
Gráfico 2: *A incidência diminui na faixa etária acima dos 65 anos (os não vacinados)
AUSTRÁLIA
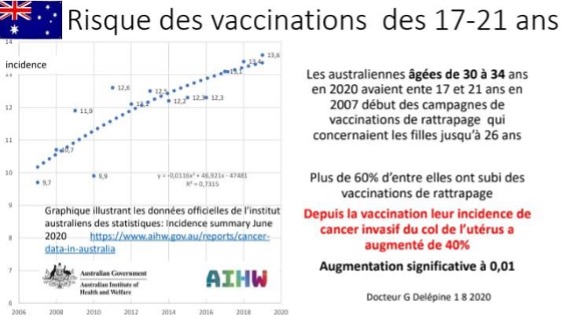
*As mulheres australianas com idades compreendidas entre os 30 e os 34 anos em 2020 tinham entre 17 e 21 anos no início das campanhas de vacinação de 2007, que abrangeram raparigas até aos 26 anos. Mais de 60% delas foram vacinadas para recuperar o atraso.
Desde a vacinação, a incidência de cancro invasivo do colo do útero aumentou 40%. Aumento significativo a 0,01
GRÃ-BRETANHA
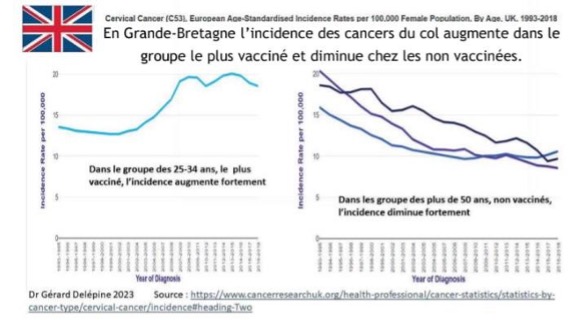
*Na Grã-Bretanha, a incidência do cancro do colo do útero aumenta no grupo mais vacinado e diminui no grupo não vacinado.
Gráfico 1: No grupo etário dos 25-34 anos, o mais vacinado, a incidência aumenta acentuadamente
Gráfico 2: No grupo etário dos 50 anos, não vacinado, a incidência diminui acentuadamente
NORUEGA
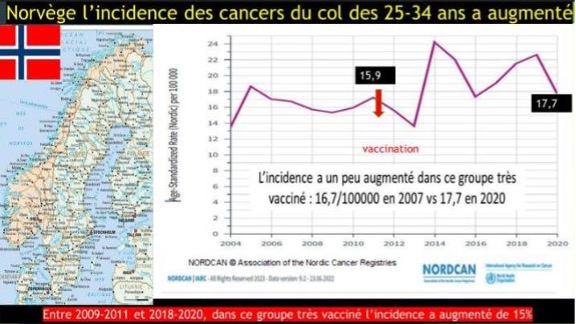
*Na Noruega, a incidência de cancro do colo do útero nas mulheres entre os 25 e os 34 anos aumentou: 16,7/100000 em 2007 para 17,7/100000 em 2020.
Entre 2009-2011 e 2018-2020, neste grupo altamente vacinado, a incidência aumentou 15%.
Quanto aos países menos vacinados, o relator optou por analisar dois deles, a Alemanha e a França:
ALEMANHA
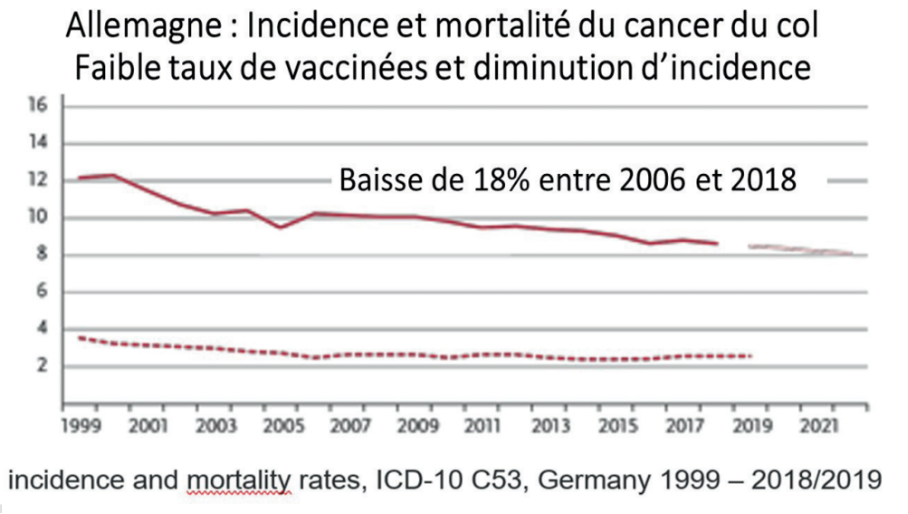
*Alemanha – Incidência e mortalidade do cancro do colo do útero:
Baixa taxa de vacinação e diminuição da incidência.
Entre 2006 e 2018, registou-se uma diminuição de 18%
FRANÇA
Depois de compreender melhor a doença (HPV e cancros associados) e de analisar mais de perto os ensaios clínicos, bem como de desvendar alguns dos “mitos” comerciais associados à vacinação contra o HPV, resta uma última, mas importante, questão.
Qual é o perfil de segurança de Gardasil?
Todos os medicamentos podem causar efeitos secundários, e a frequência e a gravidade desses efeitos secundários variam de pessoa para pessoa. Este é um facto bem conhecido na medicina.
Uma vacina é administrada a um indivíduo saudável, não para ajudar a aliviar os sintomas ou tratar uma doença, mas na esperança de prevenir uma doença futura.
No caso da vacina contra o HPV, esta é administrada a adolescentes que, na sua idade atual, têm um risco praticamente nulo de desenvolver ou morrer de cancro do pénis, do canal anal e do colo do útero.
Sem ensaios clínicos mais longos, continua a ser impossível determinar a eficácia da vacina na prevenção do cancro.
Quando se dá um medicamento a um adolescente saudável, alegando que o mesmo ajudará a prevenir um hipotético cancro, possivelmente 20-30 anos ou mais no futuro, o perfil de risco desse produto tem de ser praticamente nulo.
Será que a vacina contra o HPV tem esse perfil de segurança praticamente perfeito?
A Merck afirma que não há nada de especial a comunicar relativamente à segurança da vacina contra o HPV. No entanto, a farmacovigilância sugere o contrário.
A Gardasil® é uma vacina controversa no que diz respeito à segurança, e tem-no sido desde o início, quando lhe foi concedida uma aprovação rápida pela FDA. A versão mais recente da vacina é a Gardasil 9 valente, que foi lançada em 2014. No entanto, a primeira vacina Gardasil foi licenciada em 2006 e, na altura, cobria apenas quatro estirpes de HPV.
Ao longo dos anos, surgiram milhares de relatos de acontecimentos adversos em todo o mundo que parecem demonstrar uma associação plausível entre as vacinas contra o HPV e as doenças auto-imunes. No entanto, não é fácil provar formalmente esta associação porque o desenvolvimento e o diagnóstico de uma doença autoimune pode demorar anos e a ligação direta entre a vacina e a doença pode ser complicada de estabelecer.
As síndromes incriminadas são a síndrome de taquicardia postural ortostática, a síndrome de fadiga crónica, a fibromialgia, as enxaquecas ou dores de cabeça crónicas e a lista continua.
Gardasil em tribunal
Enquanto as campanhas de vacinação estão a ser lançadas na Europa com afirmações como “erradicar o cancro do colo do útero”, “proteger os seus filhos do cancro” e o conhecido slogan “seguro e eficaz”, nos Estados Unidos está a ser intentada uma ação judicial multidistrital contra o Gardasil da Merck, que reúne numerosos queixosos. Os queixosos acusam a Merck de negligência e de falta de aviso, entre outras coisas. A Merck terá de divulgar os seus dados completos de farmacovigilância durante estes ensaios e os processos serão julgados no final de 2024 ou no início de 2025 .
A organização Children’s Health Defense (CHD) já informou sobre estes casos em diversas ocasiões. Robert F. Kennedy Jr. é o fundador, presidente (atualmente em licença) e principal advogado de contencioso da Children’s Health Defense nos Estados Unidos. No vídeo que se segue, ele leva-o numa viagem pelo mundo, explorando o historial de segurança do Gardasil em diferentes países. O excerto foi retirado do vídeo “Science Day” da CHD, em que Robert F. Kennedy Jr. nos apresenta alguns dos problemas relacionados com o desenvolvimento e a segurança da vacina Gardasil.
O que está em jogo é muito elevado para a Merck, porque a Gardasil é um dos seus produtos de sucesso e está a tornar-se ainda mais rentável agora que as suas indicações também incluem rapazes e crianças de grupos etários mais jovens. O facto de a Europa estar a participar a 100% na promoção do produto é mais uma oportunidade de ouro para o gigante farmacêutico obter lucros recorde.
No entanto, há quem argumente que o que está em jogo é ainda maior para as famílias. Aceitar um produto com um perfil de segurança preocupante para os seus filhos pode funcionar para alguns, mas pode ter consequências de longo alcance para outros. As doenças auto-imunes são para toda a vida, com diferentes graus de gravidade. Cada pai terá de ponderar individualmente a relação risco-benefício de um produto deste tipo.
As informações sobre a vacina Gardasil veiculadas pelas instituições de saúde pública, tanto a nível nacional como internacional, repetem maioritariamente as afirmações do fabricante da vacina. Não é aqui que se pode encontrar uma análise científica crítica dos estudos e dados existentes. A análise dos dados de farmacovigilância oferece alguma informação sobre os tipos de lesões, mas há sempre o viés da subnotificação. É por isso que é essencial procurar informações independentes e imparciais de várias fontes.
O que perguntar ao seu médico?
As perguntas interessantes a fazer ao seu médico são:
- Conhece o relatório de avaliação da Agência Europeia de Medicamentos sobre a vacina Gardasil 9?
- O que me pode dizer sobre os efeitos secundários mencionados nesse documento?
- Existem ingredientes com que me deva preocupar em termos de alergias?
- A toxicidade dos adjuvantes foi estudada em ensaios clínicos separados?
Estas são perguntas básicas a que muitos médicos não sabem responder. No entanto, se recomendam um produto, é de esperar que sejam capazes de responder a perguntas pormenorizadas sobre o mesmo. Em última análise, é suposto ajudarem os pais a pesar os riscos e os benefícios para os seus filhos quando utilizam um produto médico.
Felizmente, existem médicos responsáveis. Eles fazem um esforço adicional para alargar os seus conhecimentos e não se concentram apenas nos possíveis benefícios, mas também explicam os riscos, quando propõem um produto.
Para os pais que queiram fazer a sua própria investigação, existem vários livros informativos escritos por investigadores independentes sobre a vacina Gardasil e os seus ensaios clínicos. Estes livros são acessíveis ao público e os gráficos e as informações fornecidas são explicados de forma exaustiva e simplificada para pais e médicos. Um livro muito acessível é o livro do Dr. De Lorgeril “les Vaccins contre les cancers…”
Outro livro que vale a pena ler foi escrito por dois oncologistas franceses, a Dra. Nicole Délépine e o Dr. Gérard Délépine. O seu livro “Gardasil – Faith and Propaganda versus hard evidence” foi traduzido para inglês e aborda especificamente a vacina Gardasil.
Relatório de avaliação da EMA sobre Gardasil 9
O relatório de avaliação sobre a Gardasil 9 de 128 páginas da Agência Europeia de Medicamentos (EMA) também é valioso, mas um pouco mais difícil de ler. O documento contém uma enorme quantidade de informação. Os dados sobre acontecimentos adversos durante os ensaios clínicos começam na página 112 e são expostos nas páginas seguintes.
O relatório aborda os acontecimentos adversos no local da injeção (inchaço, dor e eritema – muito comuns), os acontecimentos adversos sistémicos (geralmente dor de cabeça, pirexia e náuseas com esta vacina) e, em seguida, os acontecimentos adversos graves que ocorreram durante os ensaios clínicos:
“Um total de 23.266 indivíduos foram vacinados em 7 ensaios clínicos. Um total de 15 776 indivíduos recebeu pelo menos 1 dose da vacina 9vHPV (Gardasil 9) e 7391 indivíduos receberam pelo menos 1 dose da vacina qHPV (a Gardasil anterior)…”
“Ocorreram vários acontecimentos adversos graves (EAGs) no programa de ensaios clínicos que são considerados acontecimentos adversos de interesse especial ou que estão relacionados com preocupações de segurança previamente identificadas: colite ulcerosa, doença de Crohn, esclerose múltipla (2 acontecimentos), sarcoidose, trombose venosa intracraniana, trombose venosa profunda, síncope (5 acontecimentos) e hipotensão ortostática. Após análise, estes não levantam quaisquer novas preocupações de segurança. A ocorrência de casos de POTS, CRPS, vasculite pulmonar e leucemia são discutidos separadamente abaixo.”
Para além dos acontecimentos adversos graves, ocorreram sete mortes. São mencionados, mas considerados não relacionados com a vacina, sem especificar a razão exacta para tal:
“Um total de 5 indivíduos aos quais foi administrada a vacina 9vHPV morreram durante todo o período do estudo. Dois casos adicionais foram notificados após o corte de dados no pedido original. Nenhuma das mortes foi considerada relacionada com a vacina 9vHPV”
Quanto à discussão adicional sobre os casos de leucemia, o relatório menciona cinco casos de leucemia aguda. Este número excede “o número esperado de casos”, mas não é considerado suficiente para implicar uma relação causal entre a vacina e a doença.
“Foram notificados cinco casos (4 com 9vHPV e 1 com qHPV) de leucemia aguda, três dos quais em indivíduos com menos de 20 anos de idade aquando do diagnóstico. Embora o número observado de casos de leucemia tenha excedido o número esperado de casos, este facto baseia-se em alguns casos observados em relação a um risco de fundo muito baixo de leucemia neste grupo etário. Tal comparação será inevitavelmente sensível a ocorrências aleatórias de casos isolados e não é considerada suficiente para implicar uma relação causal neste caso.”
O que parece bastante surpreendente no relatório é a “dificuldade” de estabelecer uma relação causal entre um efeito secundário e a vacina. Um efeito secundário é “não relacionado”, “insuficiente” ou “não suscita preocupação” na maioria dos casos. O benefício da dúvida é para a vacina e não para o futuro doente.
Pelo contrário, não é de todo “difícil” inferir a eficácia da vacina. Neste domínio, há muita boa vontade e otimismo, mesmo quando faltam provas concretas.
“Considerando que não é possível investigar a eficácia em rapazes ou raparigas com idades compreendidas entre os 9 e os 15 anos devido à ingenuidade sexual, a estratégia acordada para demonstrar a eficácia da vacina consistiu em gerar dados de eficácia em mulheres com idades compreendidas entre os 16 e os 26 anos e extrapolar estes dados para indivíduos mais jovens com base em dados de imunogenicidade (bridging). Esta abordagem já se tinha revelado útil para as vacinas contra o HPV anteriormente autorizadas”
“Assim, pode concluir-se que é altamente provável que a 9vHPV proteja as raparigas dos 9 aos 15 anos de idade contra os 9 tipos de HPV incluídos na vacina e que também proteja os rapazes dos 9 aos 15 anos de idade contra os parâmetros relevantes.”
A eficácia da vacina é “altamente provável” e os dados de um grupo etário diferente podem ser “extrapolados” para um grupo etário mais jovem. Aquilo a que chamam “ponte serológica para a população eficaz” foi aceite como um substituto para a demonstração de proteção noutra população-alvo.
No entanto, o relatório afirma claramente que a duração da proteção induzida pela vacina é incerta:
“Até à data, a persistência da resposta de anticorpos induzida pela vacina 9vHPV foi demonstrada até 3,5 anos em mulheres com idades compreendidas entre os 16 e os 26 anos (estudo 001), tendo sido observada uma diminuição da imunidade para cada tipo de vacina. Em indivíduos de 9-15 anos de idade, o acompanhamento da imunogenicidade está disponível até 3 anos após a vacinação, com resultados semelhantes. No que diz respeito ao programa clínico, nem a eficácia nem a imunogenicidade de Gardasil 9 foram avaliadas em mulheres com mais de 26 anos de idade”.
Isto confirma as declarações do Dr. De Lorgeril no seu livro. Os ensaios clínicos não ultrapassam os 3 anos de duração, o que os torna incompletos na demonstração da proteção contra o cancro e as lesões pré-cancerosas. Desconhece-se também a duração da imunidade, uma vez que se registou uma diminuição da imunidade durante os ensaios. Não esqueçamos também que a maior parte dos cancros em questão tem uma idade média de ocorrência próxima dos 60 ou 70 anos e que o cancro do colo do útero é muito raro antes dos 26 anos.
O relatório acrescenta:
Por conseguinte, o Comité dos Medicamentos para Uso Humano (CHMP) “considera necessárias as seguintes medidas para confirmar ainda mais a eficácia do Gardasil 9:
– estudos de acompanhamento a longo prazo para monitorizar a eficácia e a imunogenicidade a longo prazo da vacina 9vHPV e para obter informações sobre a duração do efeito em mulheres e adolescentes dos 9 aos 26 anos de idade.
– Um estudo de imunogenicidade e segurança pós-comercialização da vacina 9vHPV em mulheres dos 27 aos 45 anos de idade”
O Comité dos Medicamentos para Uso Humano (CHMP) pede à Merck que prossiga com mais estudos para confirmar a eficácia do seu produto. Trata-se de um trabalho em curso. O estado atual dos conhecimentos sobre o produto é suscetível de evoluir nos próximos anos.
É também de salientar que o Gardasil 9 não foi submetido a estudos de genotoxicidade nem de carcinogenicidade. Os estudos de genotoxicidade são necessários para saber se o medicamento pode ou não provocar danos ou mutações no ADN humano e os estudos de carcinogenicidade para saber se o medicamento pode induzir ou agravar o cancro.
O relatório de avaliação da EMA confirma que a genotoxicidade e a carcinogenicidade do Gardasil não foram avaliadas. Este facto pode ser preocupante para os pais quando consideram a vacinação contra o HPV. Quando se vacina um filho na esperança de prevenir futuros cancros, é natural que se queira ter a certeza de que o produto em questão não induzirá o cancro. Esta parece ser uma informação essencial para considerar a segurança de um produto.
Tal como acontece com a maioria dos medicamentos, são necessários estudos de vigilância e estudos a longo prazo pós-comercialização. A ciência é sempre um processo contínuo de conhecimento e requer tempo e experiência para que se chegue a conclusões. O facto de um produto ser colocado no mercado não significa que se saiba tudo sobre ele. No caso da Gardasil 9, subsistem muitas questões, a ciência não está resolvida. O relatório de avaliação da EMA confirma este facto. Infelizmente, este aspeto não é sublinhado quando são lançadas campanhas para aumentar a adoção de vacinas.
Uma campanha publicitária é apenas uma imagem parada no tempo, representando uma pequena parte de uma realidade mais complexa e até distorcida. Destacará sempre os possíveis benefícios, sem se deter nos riscos. É de esperar que assim seja, tendo em conta os enormes interesses financeiros que estão por detrás destas campanhas. É importante ter este ponto em mente.
PROCEDA COM CALMA
Reserve algum tempo para fazer a sua própria investigação sobre os produtos médicos que tenciona utilizar.
- Qual é a gravidade da doença? Qual a sua frequência?
- É tratável se for detectada a tempo?
- O tratamento é necessário ou existem outras alternativas?
- Trata-se de um produto seguro e eficaz? Tem um bom historial? Quais são os seus efeitos secundários?
Leia atentamente o folheto informativo e visite o sítio Web de farmacovigilância do seu país ou a Eudravigilance para os números europeus.
Leia a lista de ingredientes e certifique-se de que compreende a ação que estes exercem no organismo.
Tal como pode ler as opiniões dos clientes e as informações técnicas quando compra um carro novo para fazer as escolhas certas para si, uma abordagem semelhante pode ser benéfica quando reflecte sobre os medicamentos que você ou os seus filhos estão a considerar. Ninguém se surpreenderia se lesse a lista de ingredientes dos alimentos que compra ou do champô que utiliza. Porque é que havemos de ser menos cuidadosos com os medicamentos e as vacinas que colocamos no nosso corpo ou no corpo dos nossos filhos?
Nunca se precipite ao tomar decisões de saúde para si e para a sua família.
Veja a nossa exposição sobre a vacina contra o HPV abaixo para se informar
Para quem quiser aprofundar as histórias das pessoas que inicialmente se apressaram a tomar a vacina Gardasil e que depois sofreram efeitos secundários graves e que mudaram a sua vida, estes livros estão disponíveis em inglês:
Vacina contra o HPV em tribunal
Também é possível ler as histórias de alguns dos muitos queixosos na ação judicial multi-distrital em curso contra a Merck aqui. A organização Children’s Health Defense (The Defender) tem vindo a publicar artigos há vários anos que relatam as suas histórias ao público. Muitos deles existem em várias línguas:
Sahara Walker Michael Colbath, Kayla Carrillo, Korrine Herlth, Savannah Flores, Abigail Stratton, Zachariah Otto, Julia Balasco, Emma Sullivan, Merrick Brunker, Victoria Trevisan, Catherine Boss, Kaley Stockton, Caroline Cantera, bem como Christina Tarsell (morreu 18 dias depois da sua terceira injeção de Gardasil) e Noah Tate Foley (morreu depois de desenvolver numerosos problemas de saúde após a sua primeira injeção de Gardasil).
Suggest a correction