Campanii de vaccinare împotriva HPV anunțate în Europa – Este timpul ca părinții să se informeze!
Strategia globală a Organizației Mondiale a Sănătății pentru accelerarea adoptării vaccinării anti-HPV a fost adoptată în august 2020. Strategia globală a OMS are ca țintă o rată de absorbție a vaccinului definită ca fiind de 70-90% până în 2030. Foaia de parcurs pentru regiunea europeană a OMS, convenită în 2022, s-a aliniat la obiectivele globale și este acum pregătită pentru a fi implementată în întreaga Europă, atât în țările UE, cât și în țările SEE. Vaccinarea împotriva HPV este oferită copiilor și adolescenților, cu recomandări diferite care definesc vârsta de vaccinare începând de la nouă ani.
Diverse campanii încep odată cu începerea anului școlar, cu metode îmbunătățite care încorporează măiestria campaniei de vaccinare COVID-19 și rezultatele mai multor exerciții de evaluare comparativă din întreaga lume. Instrumentul de punere în aplicare elaborat de Biroul Regional al OMS pentru Europa sau intervențiile propuse de OMS sugerează numeroase modalități de maximizare a absorbției în rândul fetelor și băieților tineri prin tehnici care variază de la tactici educaționale și promoționale de „împingere” la clinici de vaccinare în școli. Vaccinul în cauză este colectorul de bani al companiei Merck, Gardasil 9.
Se spune că vaccinul împotriva HPV previne cancerul de col uterin, vaginal, vulvar și anal, precum și verucile genitale. Cu toate acestea, există multe controverse în jurul acestui produs. Articolul adus aici este menit să evidențieze faptele cruciale despre acest vaccin pentru a fi luate în considerare.
În conformitate cu politicile Organizației Mondiale a Sănătății, proiectul de doi ani, PROTECT-EUROPE, a fost lansat în ianuarie 2023 și este coordonat de Organizația Europeană a Cancerului în cadrul programului EU4Health 2021-2027.
PROTECT EUROPE este un proiect care vizează vaccinarea mai multor tineri din Europa prin promovarea unor programe de vaccinare anti-HPV neutre din punct de vedere al sexului în statele membre ale Uniunii Europene (UE).
Un raport recent publicat de Organizația Europeană a Cancerului sugerează numeroase modalități de a face acest lucru.

Mai multe state membre ale UE pun deja în aplicare metodele enumerate și în acest raport, iar campaniile sunt fie în curs de desfășurare, fie se așteaptă să fie lansate în această toamnă.
Raportul de 65 de pagini discută diverse modalități de promovare a absorbției vaccinurilor, cum ar fi tehnicile educaționale și promoționale „atenționare”, memento-uri „Este timpul pentru vaccin”, stimulente (de exemplu, tichete cadou) și clinici de vaccinare în școli.
Vaccinul este Gardasil 9, care este indicat ca fiind o protecție împotriva a nouă tipuri diferite de virusul papiloma uman (HPV). Unele infecții cu HPV sunt asociate cu anumite tipuri de cancer, cum ar fi cancerul de col uterin, anal, penian și orofaringian. Acest lucru înseamnă că prezența lor este frecventă în acele tipuri de cancer, dar nu neapărat că sunt cauza bolii. În timp ce infecțiile cu HPV sunt prevalente, aceste tipuri de cancer sunt foarte rare. Producătorul vaccinului, Merck, comercializează acest vaccin pentru persoanele cu vârste cuprinse între 11 și 45 de ani ca modalitate de prevenire a leziunilor precanceroase și a cancerelor.
Cuvântul cancer este un cuvânt cu încărcătură emoțională care insuflă multă teamă în majoritatea oamenilor și este de înțeles. Primul gând al unui părinte ar putea fi ceva de genul următor: „Dacă acest vaccin previne cancerul, cum aș putea să nu-mi vaccinez copilul?”
Este important să fii pe deplin informat înainte de a te grăbi cu orice intervenție medicală. Cunoașterea faptelor diminuează de obicei frica și ne permite să ne oprim să ne gândim și să evaluăm situația într-un mod rezonabil.
Pentru ca părinții să ia o decizie în cunoștință de cauză cu privire la vaccinarea sau nu a preadolescenților lor de 11-12 ani, trebuie să aibă acces la materiale nepărtinitoare și actualizate cu privire la următoarele puncte:
- Ce este virusul papiloma uman (HPV)?
HPV este un grup de peste 200 de virusuri înrudite, dintre care unele se transmit prin sex vaginal, anal sau oral. Majoritatea tulpinilor HPV nu provoacă nicio boală, este mesajul liniștitor care se poate citi pe paginile web ale Institutului Național de Cancer. Cu toate acestea, unele dintre ele sunt mai frecvent întâlnite în asociere cu cancerul decât altele.
Care este frecvența infecțiilor cu HPV?
Pe site-ul web al CDC se spune că infecțiile cu HPV sunt foarte frecvente și că aproape toată lumea va contracta HPV la un moment dat în viață.
Faptul că contractezi o infecție cu HPV înseamnă că copilul dumneavoastră va dezvolta cancer??
Nu, 9 din 10 – 90% dintre infecțiile cu HPV – se rezolvă de la sine în decurs de doi ani.
Dintre infecțiile HPV care persistă mai mult timp, un procent foarte mic dintre acestea poate evolua în leziuni și un procent și mai mic dintre aceste leziuni poate evolua la rândul său în cancer. Acest lucru durează, de obicei, mai mulți ani.
Sunt infecțiile cu HPV cauza cancerelor de col uterin, penian și anal??
Răspunsul la această întrebare nu este atât de simplu pe cât am putea spera. Cancerul este o boală multifactorială, în care sunt implicați mai mulți factori genetici și de mediu.
Există factori de risc de mediu cunoscuți care au fost legați de cancerul de col uterin. Cu toate acestea, un factor de risc nu ar trebui să fie considerat o cauză, deoarece prezența unui factor de risc nu va duce în mod sistematic la apariția cancerului.
Un articol publicat pe site-ul PubMed central al Institutului Național pentru Sănătate explică „natura multifactorială a persistenței și oncogenezei virusului papiloma uman”. Unele tipuri de HPV sunt asociate, de exemplu, cu cancerul de col uterin și sunt, prin urmare, considerate ca fiind unul dintre mai mulți factori de risc pentru această boală. Unii dintre ceilalți factori de risc pentru cancerul de col uterin sunt:
- Un sistem imunitar care funcționează prost (fie din cauza unei boli existente, a medicamentelor sau a unor probleme legate de stilul de viață, cum ar fi o alimentație deficitară și un nivel ridicat de stres)
- Alte infecții genitale, în special atunci când sunt recidivante, cum ar fi herpesul.
- Fumatul, care crește drastic riscul de cancer de col uterin și de alte tipuri de cancer.
În concluzie, cancerul de col uterin și cancerul în general nu au o singură cauză. Acesta este multifactorial. O infecție cu HPV nu evoluează sistematic spre cancer. Chiar dacă HPV-ul în cauză a fost asociat cu anumite tipuri de cancer, prezența sa nu duce neapărat la cancer. Acesta constituie unul dintre mai mulți factori de risc.
Aceste informații sunt accesibile pe site-urile naționale și internaționale din întreaga lume.
Deoarece unii HPV au fost găsiți în asociere cu cancerele de col uterin, anal, penian și orofaringian, este important să aflați mai multe despre aceste tipuri de cancer. Acest lucru ne aduce la un al doilea set de întrebări:
- Care este vârsta medie de apariție a acestor cancere?
- Sunt cancere cu incidență ridicată?
- Sunt tratabile?
- Există modalități de prevenire a acestor cancere în afară de vaccinare?
- Care este profilul de eficacitate și siguranță al vaccinului?
Cu aceste informații la bord, devine mai ușor să se ia în considerare raportul risc-beneficiu pentru vaccinul Gardasil 9.
În majoritatea țărilor europene există site-uri web dedicate cercetării și statisticilor privind cancerul disponibile în majoritatea țărilor europene, unde pot fi găsite statistici specifice fiecărei țări.
În Franța, există mai multe site-uri web: Institutul Național pentru cancer, La Fondation ARC pentru cercetarea cancerului, et InfoCancer – ARCAGY-GINECO, pentru a menționa câteva.
În ceea ce privește promovarea vaccinului anti-HPV, aceste site-uri web urmează orientările guvernamentale ale țării lor, care, la rândul lor, au fost influențate de orientările Uniunii Europene. Acestea nu abordează subiectul spinos al argumentelor pro și contra, al riscurilor și beneficiilor legate de vaccinul HPV.
Ar fi practic imposibil pentru aceste organizații să facă acest lucru; să pună întrebări sau să fie mai puțin entuziaste atunci când guvernul și mass-media adoptă o poziție atât de fermă cu privire la acest subiect. Ele sunt obligate să urmeze orientările naționale, fie ele politice sau medicale, și să promoveze vaccinarea împotriva HPV. Așteptarea lor pentru o analiză amănunțită a riscurilor și beneficiilor vaccinului Gardasil nu este, prin urmare, de niciun folos.
Cu toate acestea, aceste site-uri web conțin o mulțime de date privind statisticile naționale și internaționale privind cancerul, care sunt foarte utile pentru părinți pentru a afla mai multe despre diferitele tipuri de cancer anogenital.
Cifrele privind incidența cancerului variază ușor între diferitele state membre europene. Sistemul european de informare privind cancerul – ECIS – oferă cifre comparative pentru toate țările din Europa. Cu toate acestea, cel mai ușor acces la cifrele specifice fiecărei țări este cel mai probabil pe site-urile naționale.
Următoarele informații sunt preluate de pe site-ul francez InfoCancer.
Date despre cancerul de col uterin
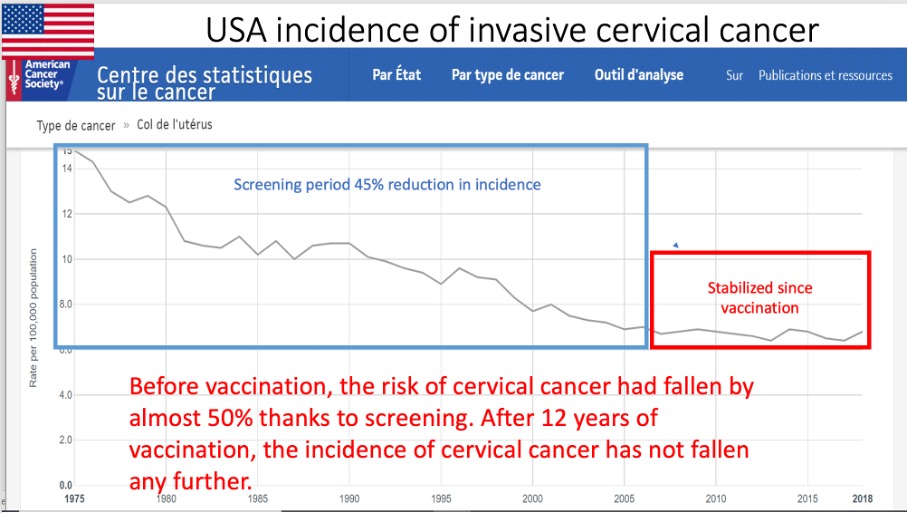
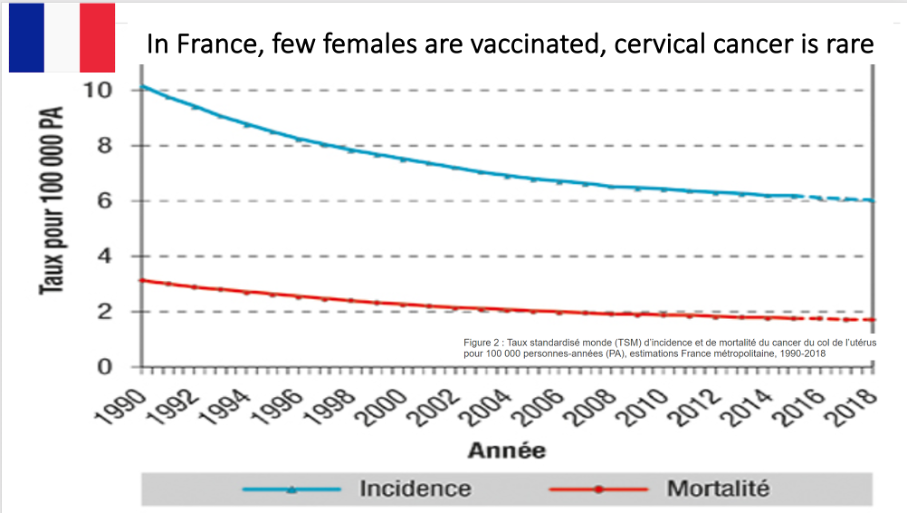
” Incidența sa anuală la 100.000 de femei a scăzut constant în ultimii 20 de ani. A scăzut de la 14,9 în 1980 la 6 în 2018 (-3% pe an), și asta datorită screeningului organizat în anumite regiuni, practicării testului Papanicolau și căutării infecțiilor genitale datorate HPV.”
„Boala poate apărea la orice vârstă, deși vârsta medie de debut este de 53 de ani. Ea este ușor de depistat prin screening regulat și poate fi tratată”.
Ratele de incidență și de deces ale bolii sunt mult mai mari în unele țări în curs de dezvoltare, unde screeningul nu este disponibil, iar condițiile de viață sunt foarte diferite. Incidența poate ajunge până la 55 din 100 000 în anumite locuri din lume.
„Riscul de a dezvolta boala în timpul vieții unei femei este mai mic de 1% în Franța și de 5% în țările în curs de dezvoltare”.
Cancerul de col uterin este detectabil și tratabil, cu o rată de supraviețuire relativă standardizată pe vârstă de aproximativ 70%. Pentru femeile tinere cu vârsta cuprinsă între 14 – 44 de ani, aceasta ajunge la 80%.
În țări precum Finlanda, care au bune practici de screening, rata anuală de incidență este de doar 4 la 100 000 de femei.
Date despre cancerele de penis
Potrivit site-ului francez InfoCancer, cancerele peniene sunt, de asemenea, cancere cu incidență scăzută, chiar mai scăzută decât cea a cancerului de col uterin:
„În Franța, incidența cancerului de penis este estimată la 1 caz la 100 000 de bărbați. Apare în general la vârsta de 60 de ani, atingând un vârf în jurul vârstei de 80 de ani (vârsta mediană 71 de ani).”
Date despre cancerele anale
„Cancerele anale sunt rare, cu o incidență anuală standardizată de 1 la 100.000 de persoane, ceea ce reprezintă aproximativ 2.000 de cazuri noi pe an în Franța. Două treimi dintre pacienți au peste 65 de ani.”
Date despre cancerele orofaringiene
Și să ne uităm și la cancerele orofaringiene, cancerele orofaringelui, partea de mijloc a gâtului, unde se poate dezvolta și o infecție cu HPV și poate fi asociată cu cancerul într-un stadiu ulterior, dacă nu este rezolvată de sistemul imunitar al organismului.
Pe site-ul InfoCancer, aceste tipuri de cancer au o incidență în scădere. „Ratele standardizate de incidență sunt de 4,8 pentru bărbați și 0,8 pentru femei, ceea ce dă un raport bărbat/femeie de 6,0. Vârsta de apariție este cuprinsă între 50 și 74 de ani, cu o vârstă medie de diagnosticare de 71 de ani. Cei doi factori de risc majori implicați în aceste tipuri de cancere sunt fumatul și alcoolul, cu un risc crescut de până la 25% pentru fumători.”
Pe site-ul Merck, pentru Gardasil 9 se specifică pentru Gardasil 9 că „Indicația pentru cancerul orofaringian și al capului și gâtului este aprobată în cadrul aprobării accelerate pe baza eficacității în prevenirea bolilor anogenitale legate de HPV. Continuarea aprobării pentru această indicație poate fi condiționată de verificarea și descrierea beneficiilor clinice într-un studiu de confirmare.”
Acest lucru înseamnă că indicația Gardasil 9 a fost extinsă pentru a include cancerele orofaringiene, poate doar temporar, datorită unei presupuse eficacități. Deoarece vaccinul anti-HPV este indicat pentru prevenirea bolilor anogenitale legate de HPV (cancere cervicale și anale), se presupune că acesta va fi eficient și împotriva cancerelor orofaringiene cu prezența HPV. Cu toate acestea, acest lucru rămâne să fie verificat în cadrul unor viitoare studii clinice.
Eficacitatea vaccinului
Cancerele asociate cu anumite tipuri de HPV, după cum reiese din cifrele din Franța, sunt cancere cu incidență scăzută, cu o vârstă medie de debut pentru unele dintre ele de 71 de ani.
Acest lucru pune o întrebare esențială: Cum au determinat studiile clinice ale Merck eficacitatea vaccinului lor pentru cancere care ar putea apărea la 20-30 de ani sau mai mult după vaccinare? Cum poate susține Merck că vaccinul său va proteja copiii de 12 ani împotriva cancerului până la 50 sau 60 de ani, vârsta medie a majorității acestor tipuri de cancer?
Pare extrem de dificil, dacă nu imposibil, să verifici eficacitatea unui vaccin atât de departe în viitor. Durata studiilor clinice ar trebui să fie extrem de lungă și ar fi, de asemenea, incredibil de costisitoare în cazul unui vaccin introdus pe piață peste câțiva ani.
Cum a reușit Merck să ocolească această problemă?
Dr. Michel de Lorgeril este un medic francez și expert internațional în epidemiologie și fiziologie. Absolvent al unor universități europene, el s-a alăturat Centrului Național Francez pentru Cercetare Științifică (CNRS) în 1990. Formarea sa științifică și medicală face din el un specialist în metodologia științifică, în special pentru evaluarea cercetării medicale. A scris numeroase cărți destinate atât publicului larg, cât și profesioniștilor din domeniul medical, inclusiv o serie de nouă cărți intitulată „Vaccins et société” Această serie își propune să facă mai accesibile pentru populație lucrările științifice și studiile clinice referitoare la vaccinuri.
În cartea sa, „Les Vaccins contre les cancers – rôle des Papillomavirus„, el explică faptul că un studiu clinic care se desfășoară pe o perioadă de trei ani, precum multe dintre studiile Gardasil, este în mare măsură insuficient pentru a măsura efectul vaccinului Gardasil asupra cancerului sau chiar asupra leziunilor precanceroase. Criteriul de comparație între grupul vaccinat și grupul placebo nu este cancerul – în mod firesc, deoarece cancerul de col uterin poate dura între 10 și 20 de ani sau mai mult până să se dezvolte și este foarte rar la femeile tinere. Criteriile de comparație sunt infecțiile cu HPV de către unul dintre virușii pe care îi vizează vaccinul și prezența leziunilor genitale.

Doctorul de Lorgeril le reamintește cititorilor săi că leziunile genitale sunt în general tranzitorii și se rezolvă de la sine și că doar un procent minor din aceste leziuni vor evolua spre cancer.
Principala sa observație este imposibilitatea de a măsura efectul vaccinului asupra cancerelor legate de HPV și chiar asupra leziunilor precanceroase într-un interval de timp atât de scurt. Acest lucru are sens dacă ne amintim că 90% dintre infecțiile cu HPV se rezolvă de la sine în termen de doi ani și că poate dura chiar mai mult timp până la apariția leziunilor genitale.
Ținând cont de acest lucru, se pune în perspectivă afirmația conform căreia Gardasil va proteja un copil de 12 ani de viitoarele și ipoteticele cancere.
Cu siguranță, există speranța de a preveni viitoarele cancere, prin protejarea împotriva anumitor HPV-uri asociate cu cancerul. Totuși, acest lucru nu a fost încă demonstrat clinic.
Cancerul nu este criteriul de comparație în studiile clinice. Pur și simplu nu poate fi din motivele menționate mai sus:
- Vârsta mediană a cancerelor legate de HPV – între 50 și 80 de ani.
- Cancerul de col uterin este un cancer cu creștere lentă, care are nevoie de 10-30 de ani pentru a se dezvolta.
- Nu există o cauzalitate strictă între o infecție cu HPV și cancer – o infecție cu HPV este doar unul dintre mai mulți factori de risc. Acestea se rezolvă de la sine în 90% din cazuri, iar pentru cei 10% rămași, dacă apar leziuni genitale, un procent ridicat dintre acestea se rezolvă și ele de la sine.
După o analiză mai atentă a cifrelor și a faptelor, avem în sfârșit o mai bună înțelegere a cancerelor anogenitale legate de HPV, a frecvenței lor, a vârstei medii de apariție și a măsurii în care acestea sunt detectabile și tratabile.
Părinții trebuie să știe că:
- Cancerul este o boală multifactorială, inclusiv cancerele legate de HPV;
- Cancerul nu are o cauză singulară;
- Cancerul de col uterin, anal, penian și orofaringian; sunt cancere cu incidență scăzută, care apar de obicei târziu în viață;
- Un sistem imunitar sănătos este cel mai bun aliat al copiilor lor atunci când vine vorba de cancer;
- Screeningul este disponibil și încurajat în majoritatea țărilor dezvoltate pentru depistarea precoce;
- Ideea unei „baghete magice” sub forma unui vaccin pentru a preveni cancerul este un mod prea simplificat de abordare a unei probleme cu multiple fațete.
Am putea chiar îndrăzni să ne punem întrebarea – nu cumva această afirmație de prevenire a cancerului este înșelătoare pentru părinți și medici?
O altă afirmație care este frecvent prezentată în mass-media și de către unii medici este aceea că vaccinarea împotriva HPV ne va permite într-o zi să eradicăm cancerele anogenitale asociate cu HPV pentru generațiile tinere.
Cu toate acestea, atunci când se vaccinează împotriva unora dintre foarte numeroasele tulpini de HPV, alte tulpini ar putea să le „ia locul” și, la rândul lor, să devină mai frecvent asociate cu cancerul. Este planul de a continua să se adauge noi tulpini la viitoarele vaccinuri în încercarea de a depăși natura însăși? Acesta este motivul pentru care o nouă versiune a Gardasil a apărut în 2014?
Originalul Gardasil a fost aprobat în 2006 și acoperea patru tulpini de HPV la vremea respectivă. Cumva a fost nevoie de o versiune actualizată în 2014, cu cinci tulpini suplimentare.
Unde ne aflăm după atâția ani de vaccinare a tinerelor fete și femei cu unul dintre cele trei vaccinuri diferite împotriva HPV?
- Gardasil,
- Cervarix, echivalentul european al Gardasil-ului american, care acoperă doar două tulpini HPV și care va fi în curând întrerupt
- Gardasil 9
Suntem mai aproape de „eradicarea” cancerului de col uterin?
Pentru a răspunde la această întrebare, ar trebui să comparăm unele dintre țările puternic vaccinate cu țările care au o rată de vaccinare mai mică.
America, Australia, Marea Britanie, Norvegia și Suedia sunt țări puternic vaccinate. Franța și Germania nu prea.
Este important de remarcat că în multe țări europene a început o scădere substanțială a cazurilor de cancer de col uterin și a deceselor în anii ’80 și ’90, datorită unor practici de screening mai bune. Această scădere a început cu zeci de ani înainte de existența oricărui vaccin.
În mod surprinzător, țările puternic vaccinate nu par să aibă niciun avantaj față de țările mai puțin vaccinate. Din nefericire, unele dintre ele au început chiar să înregistreze o creștere a numărului de cazuri de cancer de col uterin, după ani de zile de scădere. Acest lucru este foarte derutant și, sincer, îngrijorător. În acest moment, nu este posibil să se stabilească o legătură de cauzalitate între vaccinarea împotriva HPV și aceste creșteri îngrijorătoare ale numărului de cazuri, însă nimic nu pare să sugereze că vaccinarea împotriva HPV a redus în vreun fel numărul de cazuri.
Aceste creșteri în țările puternic vaccinate contrazic orice posibile afirmații conform cărora vaccinarea ar putea eradica cancerul de col uterin.
Doctorul Gérard Délépine, chirurg ortoped și oncolog francez, s-a folosit de statisticile privind cancerul specifice fiecărei țări pentru a ilustra acest aspect.
SUA
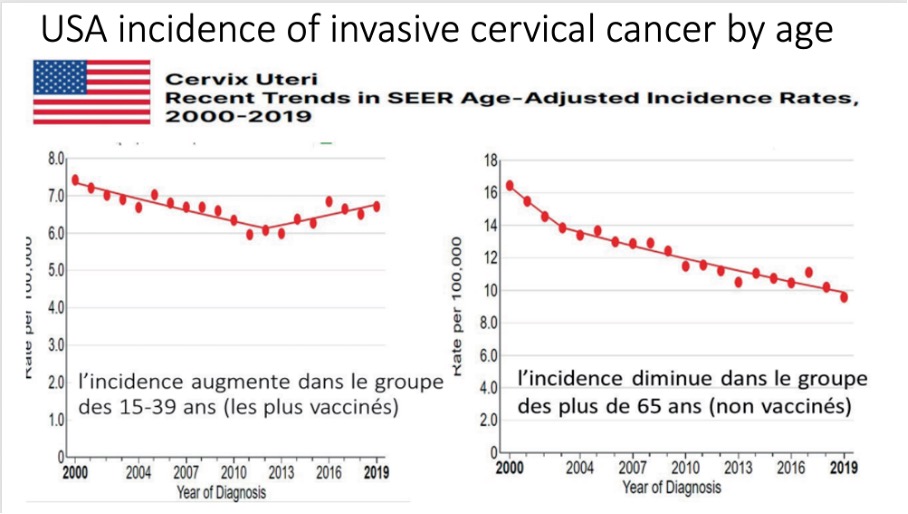
Graficul 1: *Incidența crește la grupa de vârstă 15-39 de ani (cea mai puternic vaccinată)
Graficul 2: *Incidența scade la persoanele de peste 65 de ani (cei nevaccinați)
AUSTRALIA
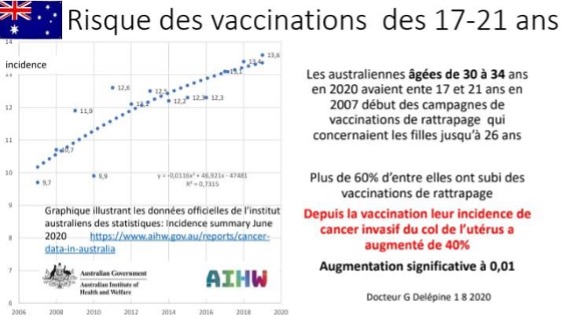
*Femeile australiene cu vârste cuprinse între 30 și 34 de ani în 2020 aveau între 17 și 21 de ani la începutul campaniilor de vaccinare din 2007, care au acoperit fetele până la vârsta de 26 de ani. Peste 60% dintre ele au fost supuse unor vaccinări de recuperare.
De la vaccinare, incidența cancerului invaziv de col uterin a crescut cu 40%. Creștere semnificativă la 0,01
MAREA BRITANIE
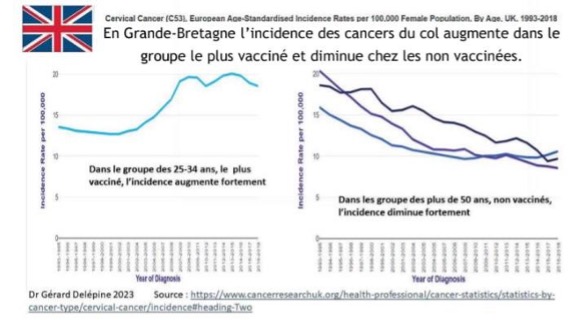
*În Marea Britanie, incidența cancerului de col uterin crește în grupul cel mai vaccinat și scade în grupul celor nevaccinați.
Graficul 1: În grupa de vârstă 25-34 de ani, cea mai puternic vaccinată, incidența crește brusc
Graficul 2: În grupul de vârstă de 50 de ani nevaccinat, incidența scade brusc
NORVEGIA
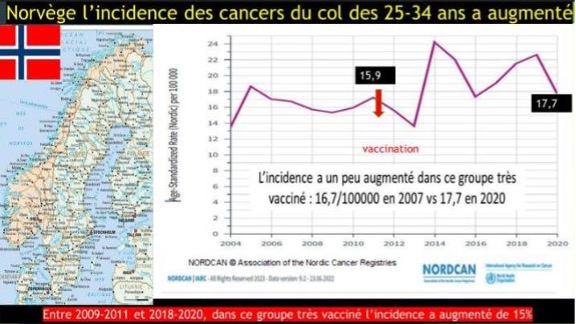
*În Norvegia, incidența cancerului de col uterin la persoanele de 25-34 de ani a crescut: 16,7/100000 în 2007 la 17,7/100000 în 2020.
Între 2009-2011 și 2018-2020, în acest grup puternic vaccinat, incidența a crescut cu 15%.
În ceea ce privește țările mai puțin vaccinate, el a ales să analizeze două dintre ele, Germania și Franța:
GERMANIA
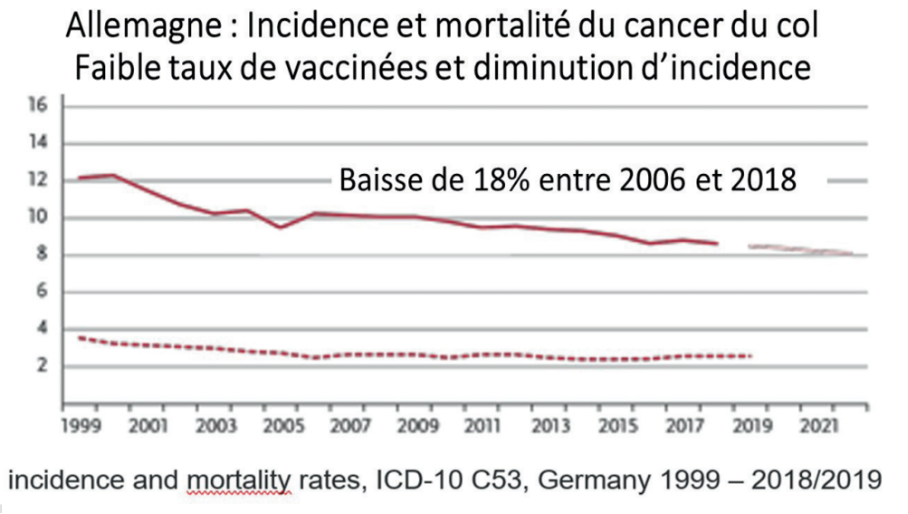
*Germania – Incidența și mortalitatea cancerului de col uterin:
Rata scăzută de vaccinare și scăderea incidenței.
Între 2006 și 2018 s-a înregistrat o scădere de 18%
FRANȚA
După o mai bună înțelegere a bolii (HPV și cancerele asociate) și o privire mai atentă asupra studiilor clinice, precum și după ce am dezlegat unele dintre „miturile” comerciale legate de vaccinarea împotriva HPV, rămâne o ultimă întrebare, dar importantă.
Care este profilul de siguranță al Gardasil?
Toate medicamentele pot provoca efecte secundare, iar frecvența și gravitatea acestor efecte secundare variază de la o persoană la alta. Acesta este un fapt bine cunoscut în medicină.
Un vaccin este administrat unei persoane sănătoase, nu pentru a ajuta la ameliorarea simptomelor sau pentru a trata o boală, ci în speranța de a preveni o boală viitoare.
În cazul vaccinului HPV, acesta este administrat adolescenților care, la vârsta lor actuală, au practic un risc zero de a dezvolta sau de a muri din cauza cancerului de penis, anal și de col uterin.
În lipsa unor studii clinice mai lungi, rămâne imposibil să se stabilească eficacitatea vaccinului în prevenirea cancerului.
Atunci când se administrează un medicament unui adolescent sănătos, susținând că acesta va ajuta la prevenirea unui ipotetic cancer care ar putea apărea peste 20-30 de ani sau mai mult în viitor, profilul de risc al produsului trebuie să fie practic zero.
Are vaccinul HPV acest profil de siguranță practic fără cusur?
Merck susține că nu există nimic special de raportat în ceea ce privește siguranța vaccinului HPV. Cu toate acestea, farmacovigilența sugerează contrariul.
Gardasil® este un vaccin controversat în ceea ce privește siguranța și a fost încă de la început, când a primit o aprobare rapidă din partea FDA. Cea mai recentă versiune a vaccinului este Gardasil 9 valent, care a apărut în 2014. Cu toate acestea, primul vaccin Gardasil a fost autorizat în 2006 și acoperea doar patru tulpini de HPV la acea vreme.
Mii de rapoarte de evenimente adverse au apărut de-a lungul anilor în întreaga lume și par să demonstreze o asociere plauzibilă între vaccinarea împotriva HPV și afecțiunile autoimune. Cu toate acestea, nu este ușor de dovedit formal această asociere, deoarece dezvoltarea și diagnosticarea unei afecțiuni autoimune poate dura ani de zile, iar legătura directă dintre vaccin și afecțiune poate fi complicată de stabilit.
Sindroamele incriminate sunt sindromul de tahicardie posturală ortostatică, sindromul de oboseală cronică, fibromialgia, migrenele sau durerile de cap cronice și lista poate continua.
Gardasil în proces
În timp ce în Europa se derulează campanii de vaccinare cu afirmații precum „eradicarea cancerului de col uterin”, „protejarea copiilor dumneavoastră împotriva cancerului” și cunoscutul slogan „sigur și eficient”, în Statele Unite este intentat un proces multidistrictual care regrupează numeroase reclamante împotriva Gardasil de la Merck. Reclamanții acuză Merck, printre altele, de neglijență și omisiune de avertizare. Merck va trebui să facă publice toate datele sale complete de farmacovigilență în timpul acestor procese, iar cauzele vor fi judecate la sfârșitul anului 2024 sau la începutul anului 2025.
Children’s Health Defense (CHD) a relatat despre aceste cazuri în numeroase ocazii. Robert F. Kennedy Jr. este fondatorul, președintele (în prezent în concediu) și consilierul juridic principal pentru litigii al Children’s Health Defense în Statele Unite. În următorul clip video, el vă conduce într-un tur al lumii, explorând istoricul siguranței Gardasil în diferite țări. Fragmentul este preluat din videoclipul „Science Day” al CHD, în care Robert F. Kennedy Jr. ne prezintă câteva dintre problemele legate de dezvoltarea și siguranța vaccinului Gardasil.
Miza este foarte mare pentru Merck, deoarece Gardasil este unul dintre produsele lor de succes și devine cu atât mai profitabil acum că indicațiile sale includ și băieții și copiii din grupe de vârstă mai mici. Faptul că Europa este 100% de acord cu promovarea produsului reprezintă o altă oportunitate de aur pentru gigantul farmaceutic de a obține profituri record.
Cu toate acestea, unii ar susține că miza este și mai mare pentru familii. Acceptarea unui produs cu un profil de siguranță îngrijorător pentru copiii lor ar putea funcționa pentru unii, dar ar putea avea consecințe de mare amploare pentru alții. Afecțiunile autoimune sunt pe viață, cu grade diferite de gravitate. Fiecare părinte va trebui să analizeze raportul risc-beneficiu pentru un astfel de produs în mod individual.
Informațiile despre vaccinul Gardasil vehiculate de instituțiile de sănătate publică, atât la nivel național, cât și internațional, repetă în mare parte afirmațiile producătorului vaccinului. Aici nu se găsește o analiză științifică critică a studiilor și datelor existente. Examinarea datelor de farmacovigilență va oferi unele informații privind tipurile de leziuni, dar există întotdeauna prejudecata subraportării. De aceea, este esențial să căutați informații independente, nepărtinitoare, din mai multe surse.
Ce să vă întrebați medicul?
Întrebările interesante pe care să i le puneți medicului dumneavoastră sunt:
- Sunteți familiarizat cu raportul de evaluare al Agenției Europene pentru Medicamente privind vaccinul Gardasil 9?
- Ce îmi puteți spune despre efectele secundare menționate în acel document?
- Există ingrediente care ar trebui să mă îngrijoreze în ceea ce privește alergiile?
- A fost studiată toxicitatea adjuvanților în cadrul unor studii clinice separate?
Acestea sunt întrebări de bază la care mulți medici nu pot răspunde. Cu toate acestea, dacă aceștia recomandă un produs, ne așteptăm ca ei să fie capabili să răspundă la întrebări aprofundate despre acesta. În cele din urmă, ei ar trebui să ajute un părinte să cântărească riscurile și beneficiile pentru copilul lor atunci când utilizează un produs medical.
Din fericire, există medici responsabili. Aceștia fac un efort suplimentar pentru a-și extinde expertiza și nu vor rămâne concentrați doar pe posibilele beneficii, ci vor explica și riscurile, atunci când propun un produs.
Pentru părinții care doresc să se documenteze singuri, există mai multe cărți informative scrise de cercetători independenți despre vaccinul Gardasil și studiile clinice ale acestuia. Acestea sunt accesibile publicului, iar graficele și informațiile oferite sunt explicate în detaliu și simplificate pentru părinți și medici. Una foarte accesibilă este cartea doctorului De Lorgeril, „Les Vaccins contre les cancers…”
O altă carte care merită citită este scrisă de doi oncologi francezi, doctorul Nicole Délépine și doctorul Gérard Délépine. Cartea lor, „Gardasil – Credință și propagandă versus dovezi concrete” a fost tradusă în limba engleză și abordează în mod special vaccinul Gardasil.
Raportul de evaluare al EMA privind Gardasil 9
Raportul de evaluare de 128 de pagini al Agenției Europene pentru Medicamente (EMA) privind Gardasil 9 este, de asemenea, valoros, dar puțin mai dificil de citit. Documentul conține o cantitate enormă de informații. Datele privind evenimentele adverse din timpul studiilor clinice încep la pagina 112 și sunt expuse în paginile următoare.
Raportul trece în revistă evenimentele adverse la locul de injectare (umflături, durere și eritem – foarte frecvente), evenimentele adverse sistemice (în mod obișnuit, dureri de cap, pirexie și greață cu acest vaccin) și apoi evenimentele adverse grave care au apărut în timpul studiilor clinice:
„Un total de 23.266 de subiecți au fost vaccinați în 7 studii clinice. Un total de 15.776 de subiecți au primit cel puțin o doză de vaccin 9vHPV (Gardasil 9), iar 7391 de subiecți au primit cel puțin o doză de vaccin qHPV (Gardasilul anterior)…”…”
„Au existat o serie de evenimente adverse grave (SAE) apărute în cadrul programului de studii clinice care sunt considerate evenimente adverse de interes special sau sunt legate de probleme de siguranță identificate anterior: colită ulcerativă, boala Crohn, scleroză multiplă (2 evenimente), sarcoidoză, tromboză venoasă intracraniană, tromboză venoasă profundă, sincopă (5 evenimente) și hipotensiune ortostatică. La analiză, acestea nu ridică noi probleme de siguranță. Apariția cazurilor de POTS, CRPS, vasculită pulmonară și leucemie sunt discutate separat mai jos.”
În plus față de evenimentele adverse grave, au avut loc șapte decese. Acestea sunt menționate, dar sunt considerate ca neavând legătură cu vaccinul, fără a se preciza motivul exact al acestora:
„Un total de 5 subiecți cărora li s-a administrat vaccinul 9vHPV au decedat pe întreaga perioadă de studiu. Două cazuri suplimentare au fost raportate după data-limită prevăzută în cererea inițială. Niciunul dintre decese nu a fost considerat ca fiind legat de vaccinul 9vHPV”
În ceea ce privește discuția suplimentară în jurul cazurilor de leucemie, raportul continuă să menționeze cinci cazuri de leucemie acută. Acest număr depășește „numărul așteptat de cazuri”, însă nu este considerat suficient pentru a implica o relație de cauzalitate între vaccin și boală.
„Au fost raportate cinci cazuri (4 cu 9vHPV și 1 cu qHPV) de leucemie acută, trei la subiecți cu vârsta mai mică de 20 de ani la momentul diagnosticului. Deși numărul observat de cazuri de leucemie a depășit numărul așteptat de cazuri, acest lucru se bazează pe câteva cazuri observate în raport cu un risc de fond foarte scăzut de leucemie în această grupă de vârstă. O astfel de comparație va fi în mod inevitabil sensibilă la apariția aleatorie a unor cazuri unice și nu este considerată suficientă pentru a implica o relație de cauzalitate în acest caz.”
Ceea ce pare mai degrabă frapant în raport, este „dificultatea” de a stabili o relație de cauzalitate între un efect secundar și vaccin. Un efect secundar este „fără legătură”, „insuficient” sau „nu ridică probleme” în majoritatea cazurilor. Beneficiul îndoielii este pentru vaccin și nu pentru viitorul pacient.
Dimpotrivă, nu este deloc „dificil” să se deducă eficacitatea vaccinului. În acest domeniu, există multă bunăvoință și optimism, chiar și atunci când lipsesc dovezile ferme.
„Având în vedere că nu este posibil să se investigheze eficacitatea la băieții sau fetele cu vârsta cuprinsă între 9 și 15 ani din cauza naivității sexuale, strategia convenită pentru a demonstra eficacitatea vaccinului a fost aceea de a genera date privind eficacitatea la femeile cu vârsta cuprinsă între 16 și 26 de ani și de a extrapola aceste date la subiecții mai tineri pe baza datelor de imunogenitate (bridging). Această abordare s-a dovedit deja valoroasă pentru vaccinurile HPV autorizate anterior.”
„Astfel, se poate concluziona că este foarte probabil ca 9vHPV să protejeze fetele cu vârste cuprinse între 9 și 15 ani împotriva celor 9 tipuri de HPV incluse în vaccin și, de asemenea, să protejeze băieții cu vârste cuprinse între 9 și 15 ani împotriva parametrilor relevanți.”
Eficacitatea vaccinului este „foarte probabilă”, iar datele de la o altă grupă de vârstă pot fi „extrapolate” la o grupă de vârstă mai tânără. Ceea ce ei numesc „puntea serologică către populația cu eficacitate” a fost acceptată ca un substitut pentru demonstrarea protecției la o altă populație țintă.
Cu toate acestea, raportul afirmă în mod clar că durata protecției induse de vaccin este incertă:
„Până în prezent, persistența răspunsului anticorpilor indus de vaccinul 9vHPV a fost demonstrată pentru o perioadă de până la 3,5 ani la femeile cu vârste cuprinse între 16 și 26 de ani (studiul 001), cu o imunitate în scădere observată pentru fiecare tip de vaccin. La subiecții cu vârsta cuprinsă între 9-15 ani, este disponibilă urmărirea imunogenității până la 3 ani după vaccinare, cu rezultate similare. În ceea ce privește programul clinic, nici eficacitatea, nici imunogenitatea Gardasil 9 nu au fost evaluate la femeile cu vârsta mai mare de 26 de ani”.
Acest lucru confirmă afirmațiile doctorului De Lorgeril din cartea sa. Studiile clinice nu depășesc durata de 3 ani, ceea ce le face incomplete în ceea ce privește demonstrarea protecției împotriva cancerului și a leziunilor precanceroase. De asemenea, nu se știe cât timp va dura imunitatea, deoarece în timpul testelor s-a observat o scădere a imunității. Să reținem, de asemenea, că cea mai mare parte a cancerelor în cauză au o vârstă mediană de apariție mai apropiată de 60 sau 70 de ani și că cancerul de col uterin este o apariție foarte rară înainte de vârsta de 26 de ani.
Raportul adaugă:
Prin urmare, Comitetul pentru medicamente de uz uman (CHMP) „consideră că următoarele măsuri sunt necesare pentru a confirma în continuare eficacitatea Gardasil 9:
– studii de urmărire pe termen lung pentru a monitoriza eficacitatea și imunogenitatea pe termen lung a vaccinului 9vHPV și pentru a obține informații privind durata efectului la femeile și adolescentele cu vârsta cuprinsă între 9 și 26 de ani.
– Un studiu de imunogenitate și siguranță postcomercializare a vaccinului 9vHPV la femeile cu vârsta cuprinsă între 27 și 45 de ani.”
Comitetul pentru medicamente de uz uman (CHMP) cere companiei Merck să continue studiile pentru a confirma eficacitatea produsului lor. Este o lucrare în curs de desfășurare. Stadiul actual al cunoștințelor despre produs este susceptibil să evolueze în anii următori.
De asemenea, este de remarcat faptul că Gardasil 9 nu a trecut prin studii de genotoxicitate și nici de carcinogenitate. Studiile de genotoxicitate sunt necesare pentru a ști dacă medicamentul poate duce sau nu la deteriorarea sau la mutații în ADN-ul uman, iar studiile de carcinogenitate dacă medicamentul poate induce sau agrava cancerul.
Raportul de evaluare al EMA confirmă faptul că genotoxicitatea și carcinogenitatea Gardasil nu au fost evaluate. Acest lucru ar putea fi îngrijorător pentru un părinte atunci când ia în considerare vaccinarea împotriva HPV. Atunci când vă vaccinați copilul în speranța de a preveni viitoarele cancere, ați dori, în mod natural, să fiți siguri că produsul în cauză nu va induce cancerul. Aceasta pare a fi o informație esențială în luarea în considerare a siguranței unui produs.
La fel ca în cazul majorității medicamentelor, sunt necesare studii de supraveghere și studii pe termen lung, postcomercializare. Știința este întotdeauna un continuum al cunoașterii și necesită timp și experiență pentru a se putea ajunge la concluzii. Faptul că un produs este introdus pe piață nu înseamnă că se știe totul despre el. În cazul Gardasil 9 rămân multe întrebări, știința nu este stabilită. Raportul de evaluare al EMA confirmă acest lucru. Din nefericire, acest aspect nu este subliniat atunci când sunt lansate campanii de creștere a gradului de absorbție a vaccinurilor.
O campanie publicitară este doar o imagine fixă în timp, reprezentând o mică parte dintr-o realitate mai complexă și chiar distorsionată. Aceasta va evidenția întotdeauna posibilele beneficii, fără a insista asupra riscurilor. Acest lucru este de așteptat, dacă luăm în considerare interesele financiare enorme care există în spatele acestor campanii. Este important de reținut acest aspect.
NU VĂ GRĂBIȚI
Luați-vă timpul necesar pentru a vă cerceta singuri produsele medicale pe care intenționați să le utilizați.
- Cât de gravă este boala? Cât de frecventă este aceasta?
- Este tratabilă dacă este depistată la timp?
- Este tratamentul necesar sau există alte alternative?
- Este un produs sigur și eficient? Are un istoric bun? Care sunt efectele sale secundare?
Citiți cu atenție prospectul și vizitați site-ul de farmacovigilență din țara dumneavoastră sau Eudravigilance pentru numerele europene.
Uitați-vă la lista de ingrediente și asigurați-vă că înțelegeți acțiunea pe care o vor avea în organism.
La fel cum ați putea citi recenziile clienților și informațiile tehnice atunci când cumpărați o mașină nouă pentru a face alegerile potrivite pentru dumneavoastră, o abordare similară poate fi benefică atunci când reflectați asupra medicamentelor pe care dumneavoastră sau copiii dumneavoastră le luați în considerare. Nimănui nu i s-ar părea surprinzător dacă ați citi lista de ingrediente de pe alimentele pe care le cumpărați sau de pe șamponul pe care îl folosiți. De ce am fi mai puțin atenți cu medicamentele și vaccinurile pe care le introducem în corpul nostru sau în cel al copiilor noștri?
Nu vă grăbiți niciodată atunci când luați decizii privind sănătatea dumneavoastră și a familiei dumneavoastră.
Urmăriți expunerea noastră despre vaccinul HPV de mai jos pentru a vă informa
Pentru cei care doresc să pătrundă mai adânc în poveștile celor care s-au grăbit inițial să primească vaccinul Gardasil și care apoi au suferit efecte secundare grave, care le-au schimbat viața, aceste cărți sunt disponibile în limba engleză:
Vaccinul împotriva HPV înproces
De asemenea, este posibil să citiți poveștile unora dintre numeroșii reclamanți în procesul multidistrictual în curs de desfășurare împotriva Merck aici. Children’s Health Defense (The Defender) publică de mai mulți ani articole care relatează poveștile acestora pentru public. Multe dintre ele există în mai multe limbi:
Sahara Walker Michael Colbath, Kayla Carrillo, Korrine Herlth, Savannah Flores, Abigail Stratton, Zachariah Otto, Julia Balasco, Emma Sullivan, Merrick Brunker, Victoria Trevisan, Catherine Boss, Kaley Stockton, Caroline Cantera, precum și Christina Tarsell (a murit la 18 zile după a treia injecție cu Gardasil) și Noah Tate Foley (a murit după ce a dezvoltat numeroase probleme de sănătate după prima injecție cu Gardasil).
Suggest a correction







